הרדמה לניתוחים נוירוכירורגים
ניתוח נוירוכירורגי מצריך מעורבות פעילה משמעותית של המרדים במהלך הניתוח וההתאוששות.
הגולגולת יוצרת מעין קופסא גרמית (עשויה עצם) המכילה בתוכה את המוח, נוזל השדרה (CSF), הנוזל החוץ והתוך תאי, וכלי הדם המספקים את המוח. בתוך אותה קופסא ישנו לחץ שניתן למדוד באמצעים פולשניים (לחץ אינטרא-קרניאלי –ICP). הלחץ הזה קריטי לאספקת החמצן למוח ולהשרדות תאי המוח. לחץ גבוה מסכן את אספקת החמצן למוח ויוצר גם סיכון להרניאציה (Herniation- התבלטות של רקמת מוח דרך מבנים אנטומים שונים בקופסת המוח, או במהלך ניתוח, דרך החתך הכירורגי. הרניאציה הינה ארוע מסכן חיים).
מצבים רפואיים שונים מביאים לעליה בלחץ האינטראקרניאלי- למשל גידולים, המאטומות (שטפי דם) תוך מוחיות, ייצור יתר או הפרעה בפינוי נוזל השדרה (הידרוצפלוס) וכו'.
על מנת להגיע לאיזון באספקת החמצן למוח נדרש המרדים לאזן את הלחץ האינטראקרניאלי, לווסת את זרימת הדם בעורקי המוח ובמקביל לווסת את לחץ הדם באופן שיאפשר לחצי זילוח מתאימים לאספקת חמצן למוח.
גורמים רבים משפיעים על אספקת החמצן למוח, חלקם מצויים בשליטת הכירורג (בעיקר שליטה במרכיבים התאיים- הסרת גידול, הסרת שטף דם מוחי וכו'), וחלקם הניכר מצויים בשליטת המרדים במהלך הניתוח ולאחריו. גורמים אלה כוללים-
- מנח החולה בניתוח. הרמת הראש 30 מעלות משפרת את הניקוז הורידי מהמוח ומורידה את הלחץ האינטראקרניאלי.
- אמצעי קיבוע לצינור ההנשמה העלולים ללחוץ על הוורידים הצוואריים, ובכך לפגוע בניקוז הדם מהמוח ולהעלות את הלחץ האינטראקרניאלי. בניתוח נעשה שימוש באמצעים שאינם לוחצים על ורידי הצוואר.
- סוג ורמת חומרי ההרדמה- המרדים בוחר את מינון וסוג חומרי ההרדמה, שכן החומרים השונים הם בעלי השפעה שונה הן על זרימת הדם המוחית והלחץ האינטראקרניאלי והן על תצרוכת החמצן המוחית.
- נוזלים ואמצעים פרמקולוגים להורדת הלחץ האינטראקרניאלי- נוזלים היפרטונים (עם ריכוז מלחים גבוה יחסית), חומרים משתנים (פוסיד), ואחרים (מניטול, סטרואידים) ניתנים לעיתים לצורך הורדת הלחץ האינטראקרניאלי ע"י השפעתם על כמות הנוזל החוץ תאי במוח.
- שינוי רמת הפחמן הדו חמצני בדם משנה את קוטר העורקים המוחיים ולכן בעל השפעה גם הלחץ האינטראקרניאלי. רמת הפחמן הדו חמצני משתנה על פי צורת ההנשמה, הנשלטת ע"י המרדים. שינוי צורת ההנשמה היא גם בעלת השלכות על הניקוז הורידי של המוח וגם בדרך זו משפיעה על הלחץ האינטראקרניאלי. מאותה סיבה נדרש המרדים למנוע מאמץ נשימתי/שיעול של החולה בזמן התעוררות מהרדמה (וגם באמצעות שיתוק שרירים במהלך הניתוח).
- הפרעה בתפקוד הלב יכולה גם היא למנוע ניקוז דם יעיל מהמוח ובכך להעלות את הלחץ האינטראקרניאלי. ובמקביל ירידה בלחץ הדם פוגמת באספקת החמצן למוח. מתפקידי המרדים לשמר תפקוד נאות של הלב.
- שליטה בלחץ הדם- שינויים בלחץ הדם (עליה משמעותית או ירידה) הינם בעלי השפעה מכרעת על אספקת החמצן למוח. עליה משמעותית בלחץ הדם עשוייה להחמיר בצקת מוחית ובכך להעלות את הלחץ האינטראקרניאלי. לחץ דם נמוך עשוי להוביל ללחץ זילוח נמוך למוח ולפגוע בשל כך באספקת החמצן. המרדים מתערב באמצעים פרמקולוגים מגוונים, ובכוונון ובחירת צורת ומינון ההרדמה על מנת להשפיע על לחץ הדם.
- ניקוז נוזל שדרה (CSF )-דרך מחט המוחדרת לאזורים מסויימים במוח או בעמוד השדרה.
- שליטה בטמפרטורת הגוף. שמירה על חום גוף תקין (מניעת היפרתרמיה) ובמקרים מסויימים הורדת חום הגוף הינה בעלת השפעות מטיבות על מאזן החמצן המוחי. חום גוף נמוך מוריד את תצרוכת החמצן של המוח.
אנטיקונוולסנטים- חומרים נוגדי פרכוס ניתנים לעיתים קרובות במהלך ניתוחים נוירוכירורגים המעלים את הסבירות לפרכוס. סוג החומר, מינונו וצורת המתן נבחרים ע"י המרדים, בתאום עם הכירורג.
טיפול אנטיביוטי- ברוב הניתוחים הנוירוכירורגים ניתנת אנטיביוטיקה בתחילת הניתוח, למניעת סיבוכים זיהומיים.
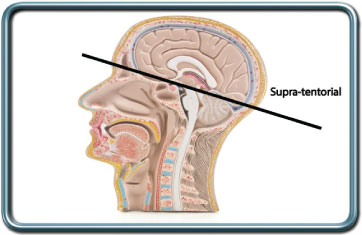
ניתוחים סופרא-טנטוריאלים- supratentorial craniotomies
התוויות לניתוח- גידולים ראשוניים או גרורתיים (ניתוחים אלקטיבים לרוב), דימומים- דימום אפידורלי, סבדורלי, ואינטראצרברלי, מורסה מוחית, (על מפרצות מוחיות ו- AVM-AV malformation נדון בנפרד).
הניתוח- החולה מושכב בהתאם למיקום הממצא המוחי כך שתתאפשר גישה כירורגית נוחה. מנחים אפשריים כוללים מנח supine (על הגב) עם או בלי הטיה של הראש, prone (על הבטן) עם או בלי הטיה של הראש. בחלק מהניתוחים משתמשים במסגרת ברזל לקיבוע הראש. המסגרת מונחת לאחר השריית ההרדמה ומצריכה העמקת ההרדמה למניעת עליה בלחץ הדם וסיכון לעליה בלחץ התוך מוחי. בהמשך נעשה החתך העורי, ניסור הגולגולת בהתאם, חיתוך הדורה (קרום העוטף את המוח), זיהוי הממצא המוחי והוצאתו. בתוך הניתוח נתפרת הדורה, העצם מוחזרת למקומה ומקובעת ע"י פיני ברזל, ומתבצעת תפירה של העור.
הרדמה- הרדמה כללית. במהלך השראת ההרדמה יש להמנע מעליה בלחץ הדם ובלחץ התוך מוחי (סיכון להרניאציה מוחית, לחץ על גזע המוח ומוות) ומאידך מירידה בלחץ הדם –שני מצבים אלה עלולים לפגוע בזילוח הדם למוח. המרדים יתאים את מינוני וסוגי חומרי ההרדמה ואת קצב הנשימה על מנת לשמור על לחץ הדם והלחץ התוך מוחי יציבים. לעיתים נדרש שימוש באמצעים נוספים להורדת הלחץ התוך מוחי (סטרואידים, מניטול, פוסיד, שינוי מנח החולה וכו').
אבטוח נתיב האויר באמצעות צינור הנשמה (טובוס). אמצעי הניטור כוללים מעבר לאמצעי הניטור הסטנדרטים קטטר עורקי למדידה המשכית של לחץ הדם ולקיחת דגימות דם במהלך הניתוח. מוחדרים שני קטטרים ורידיים גדולים לפחות לצורך מתן מהיר של מוצרי דם במידת הצורך. קטטר שתן מוחדר לניטור תפוקת השתן ולניקוז המשכי של השלפוחית בניתוחים ממושכים.
ניתן לבצע גם הרדמה אזורית- חסם עצבי של עצבי הקרקפת - מספר הזרקות בקדמת הקרקפת, מעל העין, ובאספקט האחורי של הקרקפת, מעל העורף. חסמים אלה מונעים כאב הנובע מהחתך העורי ויעילים גם לאחר הניתוח.
מנח-תלוי במיקום הממצא המוחי. supine (על הגב) עם או בלי הטיה של הראש, prone (על הבטן) עם או בלי הטיה של הראש. Semiprone, Semisupine. Lateral decubitus (על הצד).
טיפול בכאב פוסטאופרטיבי- הטיפול בכאב פוסטאופרטיבי כולל מעבר לחסם העצבי, גם שימוש בחומרים משככי כאב תוך ורידיים נרקוטים קצרי טווח, טראמאל ואופטלגין (בד"כ משתדלים להשתמש בתרופות שאינן מדכאות משמעותית את מצב ההכרה על מנת לאפשר הערכה נוירולוגית תכופה של החולה לאחר הניתוח).
סיבוכים- דימום, זיהום, פגיעה באזורים מוחיים קריטיים, סיבוכי הרדמה כללית בדגש על שינויי לחץ דם ושינויים בלחץ התוך מוחי. שינויים הורמונלים (למשל SIADH או cerebral nephropathy) המתבטאים בשינויים ברמת האלקטרוליטים בדם.
סיבוכי המנח .
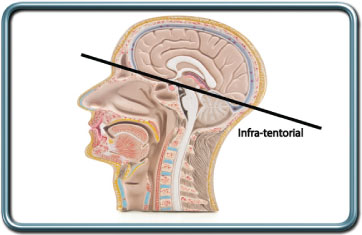
ניתוחי מדור אחורי- posterior fossa craniotomies
התוויות לניתוח- גידול או ממצא מוחי אחר בגומה האחורית.
הניתוח- השכבת החולה במנח המתאים לחשיפה נאותה של הממצא המוחי, חתך עורי, ניסור הגולגולת באיזור הרלוונטי, פתיחת קרום הדורה המקיף את המוח, חשיפת אזור הגידול תוך שימוש באמצעים דימותיים לפי הצורך, כריתת הממצא.
הרדמה- הרדמה כללית. צנרור קנה. אמצעי הניטור מעבר לאמצעים הסטנדרטים כוללים קטטר עורקי לניטור המשכי של לחץ הדם ודגימות דם חוזרות במהלך הניתוח. מספר קטטרים ורידיים למתן מוצרי דם ונוזלים במידת הצורך. קטטר שתן מוחדר לניטור תפוקת השתן ולניקוז המשכי של השלפוחית בניתוחים ממושכים. אמצעי ניטור נוספים לפי מחלות הרקע של החולה.
עקב הנפח המצומצם בגומה האחורית, הווצרות בצקת באזור הניתוח עלולה להשפיע על מבנים סמובים. בגזע המוח מצויים המרכז הקרדיווסקולרי, הנשימתי ומרכזים הקשורים בבליעה ובתפקוד רפלקסים הגנתיים של נתיב האויר. על כן יתכנו במהלך הניתוח ואחריו שינויים בלחץ הדם וקצב הלב ובמקרים מסויימים לאחר הניתוח יתכנו שינויים נשימתיים וסיכון לאספירציה של תוכן קיבה עקב ההשפעה האפשרית על מנגנונים הגנתיים של נתיב האויר (כגון שיעול אפקטיבי).
ניתוחים אלה מצריכים לעיתים קרובות ניטור נוירופיזיולוגי שעשוי לכלול- somatosensory evoked potentials (SSEP), Brainstem Auditory evoked potentials (BAEP), וניטור אלקטרומיוגרפי של העצב הפציאלי (העצב שאחרי על עצבוב שרירי ההבעה בפנים). אמצעים אלה מאפשרים זיהוי של פגיעה במסלולים עצביים הרלוונטים לתפקודים חיוניים ומצויים באיזורים סמוכים לאיזור המנותח.
למנח הניתוחי יש משמעות רבה בהקשר לסיבוכים הפוטנציאלים במהלך ההרדמה. למשל מנח ישיבה כרוך בסיכון לתסחיף אויר ומצריך בד"כ ניטור דופלר פרהקורדיאלי (מתמר דופלר המונח על בית החזה ומאפשר זיהוי של אויר המגיע למדורי הלב) והחדרת קטטר ורידי מרכזי שיאפשר שאיבת חלק מהאויר במידת הצורך, בנוסף על התערבויות נוספות מצד המרדים, כולל שינוי מנח החולה, העלאת ריכוז החמצן ותמיכה בתפקוד הלב וכלי הדם במקרה של תמט קרדיווסקולרי.
מנח ישיבה כרוך גם בשינויים המודינמים (שינויים הקשורים בתפקוד הלב וכלי הדם) עקב ניקוז הדם אל הרגליים. מנח זה קשור גם במקרים נדירים של שיתוק 4 הגפיים עקב כיפוף יתר של הצוואר ולחץ על חוט השדרה במהלך ניתוח ממושך. נפיחות של הלשון תתכן אף היא, דבר שעלול למנוע גמילה נאותה מהנשמה בתום הניתוח.
מנח- prone(על הבטן), sitting(מנח ישיבה),
טיפול בכאב פוסטאופרטיבי- הטיפול בכאב פוסטאופרטיבי עשוי לכלול שימוש בחומרים משככי כאב תוך ורידיים נרקוטים קצרי טווח, טראמאל ואופטלגין (בד"כ משתדלים להשתמש בתרופות שאינן מדכאות משמעותית את מצב ההכרה על מנת לאפשר הערכה נוירולוגית תכופה של החולה לאחר הניתוח).
סיבוכים- דימום, לחץ על מרכזים קריטיים של גזע המוח- המרכז הקרדיווסקולרי, מרכז הנשימה והמרכזים הקשורים לבליעה ולתפקוד הרפלקסים ההגנתיים של נתיב האויר, זיהום, פגיעה בעצבים סמוכים, סיבוכי הרדמה כללית וסיבוכי המנח.
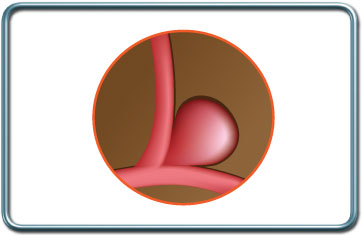
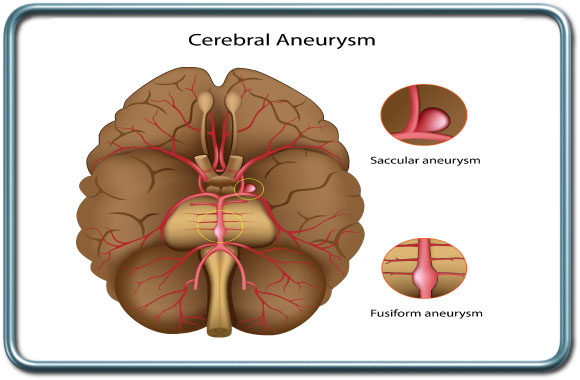
ניתוחי מפרצת (אנויריזמה) ו-AVM- Aneurysm clipping and Arterio-Venous malformation repair
התוויות לניתוח- מפרצת (אנויריזמה) או AVM שהתגלו במקרה (בדימות של המוח מסיבה אחרת), או דמם תת עכבישי (SAH-subarachnoidal hemorrhage) כתוצאה מקרע של מפרצת או AVM, במידה ואין אפשרות לטפל בשיטה אנדווסקולרית (בצנתור).
הניתוח- חתך עורי, ניסור הגולגולת באזור הרלוונטי, חשיפת האנויריזמה/AVM, הנחת Temporary clopping (קליפס על כלי הדם המוליך למפרצת) להרפיית המפרצת והקלת חשיפתה. הנחת קליפס קבוע (Permanent clip) על המפרצת.
הרדמה- דמם תת עכבישי עלול להיות מלווה בהפרעות נוירולוגיות קשות והפרעות נוספות כולל הפרעה בוויסות רמת האלקטרוליטים בדם (SIADH, cerebral salt wasting), ווזוספזם (כיווץ כלי הדם המוחיים בתגובה לדמם התת עכבישי, וכתוצאה מכך הפרעה בזילוח הדם לאזורים מוחיים שונים), וכן הפרעה בתפקוד הלבבי והריאתי.
הניתוח נעשה בהרדמה כללית. הטכניקה ההרדמתית דורשת המנעות מוחלטת מעליות פתאומיות בלחץ הדם, דבר שיכול לגרום לדימום חוזר ומוות. מצד שני, לחץ הדם צריך להשמר ברמה תקינה ואף מעט מוגברת על מנת למנוע הפרעה בזילוח הדם למוח.
במהלך הניתוח האנויריזמה מזוהה ולעיתים מונח על כלי הדם המוליך אליה קליפס זמני (Temporary clipping) על מנת "לרכך" את המפרצת, להקל על חשיפתה ועל הנחת קליפס קבוע (Permanent clip) עליה ולמנוע דימום מהמפרצת במהלך החשיפה. הנחת הקליפס הזמני עלולה לפגוע בזילוח הדם למוח ולגרום לאיסכמיה מוחית (חסר חמצן מוחי) עד כדי פגיעה מוחית. פגיעה זו סבירה יותר ככל שזמן ה- Temporary clipping ממושך יותר. בתקופה זו המרדים ישאף להעלות את לחץ הדם במידה סבירה על מנת להגביר את זרימת הדם למוח דרך כלי דם קולטרלים (חלופיים).
מטרה הרדמתית נוספת- הרפיה של המוח להקלת הגישה למפרצת (בחירת חומרי ההרדמה ומינונם, שליטה ברמת הפחמן הדו חמצני, שימוש בחומרים נוספים כגון מניטול ופוסיד, ניקוז נוזל השדרה).
במקרה של דימום, שיכול להיות מסיבי, נדרש מהמרדים לשלוט על לחץ הדם ולהורידו על מנת לצמצם את הדימום, ובמקביל לטפל בנוזלים ובמוצרי דם שונים כנדרש להשלמת החסרים. במקרים חריגים מופעל לחץ על עורקי התרדמה (עורקים צוואריים המוליכים דם למוח) עד להשתלטות על הדימום.
אמצעי הניטור מעבר לאמצעים הסטנדרטים כוללים קטטר עורקי למדידה המשכית של לחץ הדם, ומספר קטטרים ורידיים גדולים למתן מהיר של מוצרי דם במקרה של דימום. קטטר שתן מוחדר לניטור תפוקת השתן ולניקוז המשכי של השלפוחית בניתוחים ממושכים.
בנוסף לכך, יש אופציה לניטור EEG (אלקטרואנצפלוגרם)- ניטור זה משמש מחד לזיהוי מצב של הפרעה בזילוח הדם לאזורים מסויימים של המוח במהלך הנחת הקליפס על המפרצת, ומצד שני מאפשר מתן תרופות הרדמה במינון מקסימלי, המביא למינימום פעילות חשמלית מוחית (Burst suppression) ועל כן הגנה על המוח במהלך תקופות של הפרעה בזילוח המוחי בניתוח. יש מחלוקת לגבי שימוש בהיפותרמיה (תת חום) להגנה על המוח במהלך ניתוחים אלה.
טיפול בכאב פוסטאופרטיבי- הטיפול בכאב פוסטאופרטיבי עשוי לכלול חסם עצבי של עצבי הקרקפת (מספר הזרקות של חומר מאלחש- מעל העין ולאורך הגבה עד לתנוך האוזן, ומספר הזרקות גם באספקט האחורי של הקרקפת). כמו כן שימוש בחומרים משככי כאב תוך ורידיים נרקוטים קצרי טווח, טראמאל ואופטלגין (בד"כ משתדלים להשתמש בתרופות שאינן מדכאות משמעותית את מצב ההכרה על מנת לאפשר הערכה נוירולוגית תכופה של החולה לאחר הניתוח).
סיבוכים- דימום מסיבי, פגיעה איסכמית (חסר חמצן) למוח שתתבטא בחסרים נוירולוגים, פגיעה ישירה במבנים מוחיים סמוכים.
סיבוכי הרדמה כללית, סיבוכי המנח.
פרוצדורות סטריאוטקטיות- Stereotactic procedures
התוויות לניתוח- פרוצדורות המכוונות באמצעים סטריאוטקטים נעשות במגוון התוויות, כולל ביופסיות מוח מחלקי מוח עמוקים והחדרת אלקטרודות לשליטה בפרכוסים או בהפרעות תנועה (למשל מחלת פרקינסון).
הניתוח- בעבר נעשה שימוש במסגרת סטריאוטקטית (stereotactic frame)-מסגרת מתכתית שהורכבה על ראש החולה בד"כ תחת הרדמה מקומית. החולה עבר בדיקות דימות לפני הגעתו לחדר הניתוח תוך נשיאת המסגרת. כיום ברוב המקרים אין צורך בהרכבת המסגרת טרם הניתוח ונעשה שימוש באמצעים טכנולוגים מתקדמים המאפשרים הכוונת המכשור הכירורגי בהתאם לבדיקות הדימות שבוצעו טרם הניתוח. הכירורג קודח חור קטן בגולגולת, דרכו מוחדר המכשור הכירורגי.
הרדמה- בשיטה בה השתמשו במסגרת סטריאוטקטית - נוכחות המסגרת הסטריאוטקטית הפריעה למרדים בהשתלטות על נתיב האויר כולל קושי בהנשמה במסכה ובלרינגוסקופיה ישירה. במקרים בהם נעשתה הרדמה כללית נדרש לעיתים צנרור קנה בעירות באמצעות ברונכוסקופ פייבראופטי (ראה/י אמצעים לשליטה בנתיב האויר). במידה והשתמשו בסדציה בלבד, המרדים צריך היה לדעת כיצד לפרק את המסגרת במקרה חירום בו נדרש להשתלט במהירות על נתיב האויר של החולה.
כיום בד"כ לא משתמשים במסגרת הסטריאוטקטית ורוב הפרוצדורות נעשות תחת הרדמה כללית.
חומרי ההרדמה צריכים להיות מותאמים לפרוצדורה במידה ומשתמשים ברישום אלקטרופיזיולוגי להכוונת החדרת המכשור ומיקום האלקטרודה.
כמו כן, המרדים נדרש לזהות ולטפל במהירות בסיבוכים כדוגמת דימום תוך מוחי או פרכוסים. למניעת דימום ישמר לחץ דם בטווח התקין עבור החולה.
טיפול בכאב פוסטאופרטיבי- החתך והחור בגולגולת הם קטנים למדי ובד"כ דרישות משככי הכאב אינן גדולות לאחר הניתוח. ניתן להשתמש בשילוב של הסננת הפצע הניתוחי בחומרי הרדמה מקומית, ושימוש בחומרים משככי כאב, בעיקר לא נרקוטים (כדוגמת טראמאל או אופטלגין), על מנת לשמור על רמת עירנות גבוהה של המטופל לאחר הניתוח לצורך בדיקה נוירולוגית תכופה.
סיבוכים- דימום תוך גולגולתי, פרכוסים, זיהום, פגיעה באיזורים מוחיים סמוכים, כשל הפרוצדורה. סיבוכי הרדמה כללית/סדציה. סיבוכי המנח.
קרניוטומיות בעירות – Awake craniotomy
התוויות לניתוח- לרוב מדובר בניתוחים להסרת גידול מוחי או מוקד אפילפטי הסמוך לאיזורי השפה והדיבור, אזורים מוטורים או אזורים הקשורים לזכרון קצר טווח. ביצוע הניתוח בעירות מאפשר הערכה בזמן אמת של התפקודים הללו תוך כדי הערכה נוירולוגית מתמשכת של המטופל (המטופל מתבקש לספור מ-1-10, לבצע פעולות פשוטות כמו להראות מספר אצבעות ולהרים גפיים וכו'). לרוב המטופל עובר גם הערכה טרום ניתוחית באמצעות בדיקות דימות מתקדמות (למשל functional MRI) להערכת מעורבות האזורים הקריטיים הללו.
הניתוח- ראשו של המטופל מקובע על ידי מסגרת מתכת המעוגנת לגולגולת באמצעות פינים מחודדים. קיבוע זה נעשה תחת הרדמה מקומית/אזורית בשילוב סדציה. בהמשך אזור החתך המיועד מחוטא. נעשה חתך עורי בהתאם למיקום הגידול, הגולגולת מנוסרת בהתאם, קרום הדורה נפתח, והגידול או המוקד האפילפטי נכרת, בד"כ בסיוע מכשור דימותי מתקדם להכוונת המנתח.
הרדמה- מטרות המרדים הינן הפחתת אי הנוחות לחולה מהגירויים הכירורגים והשכיבה הממושכת, הבטחת תגובתיות המטופל ושיתוף פעולה בבדיקה הנוירולוגית, ובמקרה של צורך בזיהוי מוקד פרכוסי- מניעת עיכוב הפעילות הפרכוסית ע"י חומרי ההרדמה.
ניתוח זה נעשה תחת הרדמה מקומית/אזורית משולבת בסדציה. הרדמה מקומית כוללת הסננה בחומר הרדמה מקומית של אזורי הקרקפת המעורבים בניתוח. הרדמה אזורית כוללת חסם עצבי של עצבי הקרקפת וכוללת מספר הזרקות בקדמת הקרקפת, מעל העין, ובאספקט האחורי של הקרקפת, מעל העורף. חסמים אלה מונעים כאב הנובע מהחתך העורי. ניסור הגולגולת נעשה תחת סדציה, לרוב תוך שימוש בשילוב חומרים סדטיבים (משרי שינה) ואנלגטים (משככי כאב) קצרי טווח במתן מתמשך, שמינונם משתנה על פי עוצמת הגירוי הכירורגי. באופן אידיאלי החולה למעשה נותר כל הניתוח במצב בו ניתן להעירו במהירות יחסית. נתיב האויר אינו מאובטח באמצעות צינור הנשמה וישנו סיכון לחסימת נתיב האויר העליון או דום נשימה. ניתוח זה מחייב ניטור קפדני של קצב הנשימות ופוטנטיות נתיב האויר של המטופל שכן חסימת נתיב אויר ודום נשימה יתכנו במקרה של מינון יתר של חומרי הרדמה, ויש לטפל בכך באופן מיידי. המרדים יכוונן את מינוני התרופות ויטפל בנתיב האויר בהתאם במידת הצורך (לעיתים נדרש צנרור קנה לא מתוכנן במהלך הניתוח).
יש לציין כי לאחר פתיחת קרום הדורה, העוטף את המוח, כריתת הגידול או המוקד האפילפטי, כלומר ההתעסקות ברקמת המוח כשלעצמה, אינה כואבת, ולרוב עומק ההרדמה מופחת בשלב זה, שהוא גם הממושך ביותר בניתוח.
טכניקה אחרת היא טכניקת שינה-עירות-שינה, לפיה החולה מורדם ונתיב האויר שלו מאובטח, ובמהלך הניתוח כאשר רוצים להעריך את התפקוד הנוירולוגי הוא מוער, צינור ההנשמה מוצא, מתבצעת ההערכה ולאחריה הוא מורדם שנית תוך אבטוח נתיב האויר.
אמצעי הניטור בניתוח זה, מעבר לאמצעי הניטור הסטנדרטים כוללים קטטר עורקי לניטור המשכי של לחץ הדם, מספר קטטרים ורידיים למתן מוצרי דם ונוזלים במידת הצורך. קטטר שתן מוחדר לפי הצורך ועל פי משך הניתוח (הקטטר עלול להציק למטופל הער ולכן יש נטיה להמנע מכך).
מנח- supine (על הגב) עם או בלי הטיה של הראש.
טיפול בכאב פוסטאופרטיבי- הטיפול בכאב פוסטאופרטיבי כולל מעבר לחסם העצבי / הרדמה מקומית, גם שימוש בחומרים משככי כאב תוך ורידיים נרקוטים קצרי טווח, טראמאל ואופטלגין (בד"כ משתדלים להשתמש בתרופות שאינן מדכאות משמעותית את מצב ההכרה על מנת לאפשר הערכה נוירולוגית תכופה של החולה לאחר הניתוח).
סיבוכים- דימום (לעיתים קרובות תעשה הערכה בבדיקת CT כשעתיים מיציאת החולה להתאוששות), זיהום, פגיעה באזורים מוחיים קריטיים (אזורים שפתיים, מוטורים, זכרון לטווח קצר), סיבוכים הרדמתיים בדגש על חסימת נתיב האויר, דום נשימה, שינויי לחץ דם על השלכותיהם,
סיבוכי המנח.
ניתוח טרנס-ספנוידלי- Trans-sphenoidal surgery
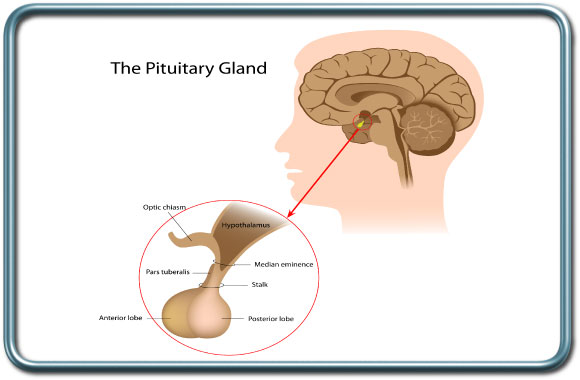
התוויות לניתוח- גידולים באזור ה"אוכף התורכי" (Sella Turcica) או באזורים סמוכים. הגידולים השכיחים ביותר הינם מיקרו-אדנומות (גידולים קטנים מ-10 ממ') המפרישות את הורמון הפרולקטין, ומתבטאות בגלקטוריאה (הפרשת חלב מהשד) והפרעות ווסתיות, ומאקרו-אדנומות (גידולים גדולים מ-10 ממ') המתבטאים בד"כ באפקט לחץ על מבנים סמוכים (לחץ על מסלולי הראיה המתבטאים בהפרעות ראיה, כאבי ראש, והפרעה ברמת הורמונים המופרשים מבלוטת יותרת המוח).
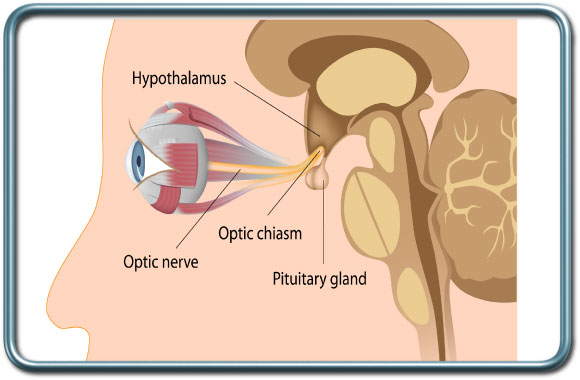
חלק מהאדנומות מפרישות את אחד ההורמונים המיוצרים ע"י בלוטת יותרת המוח, שהשכיח בינהם הוא כאמור ההורמון פרולקטין. מאידך, לחץ האדנומה על בלוטת יותרת המוח עלול לדחוק את התאים הנורמלים מפרישי ההורמונים השונים, ועל כן ברוב המקרים נדרשת הערכה אנדוקרינולוגית להערכת חסרים בהורמונים השונים המופרשים ע"י בלוטת יותרת המוח. הורמונים אלה כוללים את הורמוני המין (FSH, LH) הורמון הגדילה – GH-growth hormone, ACTH האחראי להפרשת סטרואידים מבלוטת יותרת הכליה, ו-TSH האחראי להפרשת הורמון בלוטת התריס (Thyroid hormone).
הפרעות הורמונליות מתוקנות טרם הניתוח.
הניתוח- גישה לאזור "האוכף התורכי" דרך האף.
הרדמה- הרדמה כללית. כמו כן נעשית הרדמה מקומית של רירית האף ווהסננת הרירית בחומר מכווץ כלי דם על מנת למנוע דימום. אבטוח נתיב האויר נעשה באמצעות צנרור קנה (טובוס מכופף קדימה למניעת הפרעה לשדה הניתוח).
ניטור המטופל נגזר ממחלות הרקע שלו.
חלק מהמצבים ההורמונלים הנגרמים מהפרשת יתר או תת הפרשה של הורמון בלוטת יותרת המוח הם בעלי השלכות הרדמתיות. למשל, הפרשת יתר של הורמון הגדילה כרוכה בשינויים בנתיב האויר העלולים להקשות על צנרור הקנה ולעיתים כרוכים גם בהפרעות לבביות המקשות על ייצוב החולה בהרדמה.
מצבים אחרים בעלי השלכות הרדמתיות כוללים שינויים ברמת האלקטרוליטים בדם כתוצאה מהשינויים ההורמונלים. כאמור, מצבים אלה צריכים להיות מטופלים טרם הניתוח בטיפול תרופתי או בטיפול הורמונלי משלים.
המרדים ישלוט ברמת הפחמן הדו חמצני בדם (המשפיעה על "נפיחות המוח" ועל חשיפת הממצא המוחי) לפי הצורך.
מנח- supine(על הגב) הראש מוטה למעלה (anti-trendelenburg).
טיפול בכאב פוסטאופרטיבי- שימוש בחומרים משככי כאב תוך ורידיים נרקוטים קצרי טווח, טראמאל ואופטלגין (בד"כ משתדלים להשתמש בתרופות שאינן מדכאות משמעותית את מצב ההכרה על מנת לאפשר הערכה נוירולוגית תכופה של החולה לאחר הניתוח).
סיבוכים- דימום- בד"כ אין דמם משמעותי אך יש פוטנציאל לדימום רב עקב הקרבה לכלי דם מוחיים גדולים. זיהום. חסרים הורמונלים (כולל DI- Diabetes in sipidus- תת הפרשה של ההורמון ADH שגורמת להשתנה מרובה עם אובדני אלקטרוליטים). דלף נוזל שדרה. סיבוכים הרדמתיים- כולל לרינגוספזם מהוותרות דם והפרשות בסמוך למיתרי הקול בתום הניתוח (למניעת סיבוך זה מוחדרים פדי גזה לחלל הלוע טרם תחילת הניתוח- מטרתם לספוג את הדם הניגר מהשדה הניתוחי אל הלוע והגרון).
יש משמעות רבה להתעוררות חלקה של המטופל, ללא שיעול, למניעת דלף של נוזל שדרה.
פרוצדורות נוירו-רדיולוגיות- Neuroradiologic procedures
התוויות לניתוח- פרוצדורות נוירו-רדיולוגיות נעשות לטיפול במפרצות (אנויריזמות) מוחיות (aneurysm coiling) וכן באוטמים מוחיים חריפים.
הפרוצדורה- פרוצדורה נוירו-רדיולוגית נעשית באמצעות צנתור- חדירה למערכת כלי הדם, בד"כ דרך עורקי המפשעה והחדרת צנתרים ארוכים המגיעים עד לאיזור במוח המיועד לטיפול. פרוצדורות אלה מצריכות לעיתים קרובות העדר תנועה מוחלט של החולה ולכן נעשות בהרדמה כללית עם שימוש במשתקי שרירים.
הרדמה- כללית.
מנח-supine (על הגב).
טיפול בכאב פוסטאופרטיבי- מאחר ומדובר בחתך קטן במפשעה, לרוב שיכוך כאב לאחר ניתוח כרוך בהסננת אזור החתך בחומרי הרדמה מקומית ושילוב של חומרים תוך ורידיים, בד"כ לא נרקוטים, לשיכוך כאב.
סיבוכים- סיבוכי הפרוצדורה- דימום, שבץ מוחי, דיסקציה של כלי דם, סיבוכי המנח (מדובר לעיתים בפרוצדורות ממושכות), וסיבוכי הרדמה כללית.
פרוצדורות לשנט של נוזל השדרה- Shunt procedures
התוויות לניתוח- הידרוצפלוס (הפרעה בניקוז נוזל השדרה עקב חסימה או הפרעה בספיגת הנוזל).
הניתוח- קידוח חור בגולגולת, החדרת קטטר לקרן הקדמית של החדר הלטרלי הצד הלא דומיננטי (בד"כ ימין). העברת קטטר מחלל הבטן, תת עורית, עד הקדח בגולגולת. נוזל השדרה מנוקז דרך הקטטר ממערכת חדרי המוח אל חלל הבטן (Ventriculo-Peritoneal shunt).
הרדמה- כללית, אבטוח נתיב האויר ע"י צנרור קנה. השריית ההרדמה צריכה להעשות תוך המנעות מעליה בלחץ התוך מוחי (שימור לחצי דם, היפרוונטילציה-הורדת רמת הפחמן הדו חמצני בדם באמצעות הנשמת יתר זמנית).
מנח- supine (על הגב).
טיפול בכאב פוסטאופרטיבי- שימוש בחומרים משככי כאב תוך ורידיים נרקוטים קצרי טווח, טראמאל ואופטלגין (בד"כ משתדלים להשתמש בתרופות שאינן מדכאות משמעותית את מצב ההכרה על מנת לאפשר הערכה נוירולוגית תכופה של החולה לאחר הניתוח).
סיבוכים- דימום, זיהום, פגיעה במבנים מוחיים סמוכים למערכת החדרים, כשל של מערכת הניקוז.
סיבוכי הרדמה כללית וסיבוכי המנח. במהלך הניקוז הראשוני וירידת הלחץ התוך מוחי תתכן נפילת לחץ דם זמנית (המרדים יתמוך בחומרים מכווצי כלי דם להעלאת לחץ הדם).
ניתוחי עמוד/חוט שדרה- Spinal column/cord surgery
התוויות לניתוח- פגיעה טראומטית בעמוד השדרה, מחלות ניווניות של עמוד השדרה עם לחץ על חוט השדרה והסתמנות נוירולוגית ללא תגובה לטיפול שמרני (מחלות דיסק, שברים של עמוד השדרה, הצרות של תעלת השדרה- spinal stenosis), גידולים של חוט השדרה ועמוד השדרה.
הניתוח- הניתוח משתנה בהתאם להתוויה. על חלק מהניתוחים תוכלו להרחיב ב-הרדמה לניתוחים אורטופדים .
הרדמה- הרדמה כללית.
במקרה של ניתוח צווארי צנרור הקנה יכול להיות בעייתי שכן תנועת הצוואר מוגבלת. המרדים יתאים את הטכניקה של צנרור הקנה למצב החולה. חלק מהאפשרויות כוללות צנרור קנה בעירות באמצעות ברונכוסקופ פייבראופטי או שימוש באמצעי עזר אחרים (למשל glidescope).
ניתוחים אלה כרוכים בדימום רב, ולעיתים צריכים ניטור המשכי של לחץ הדם באמצעות קטטר עורקי. על פי מחלות הרקע של המטופל יוחלט על צורך בניטור המודינמי נוסף (למשל קטטר בעורק הריאה או אמצעים אחרים להערכת תפוקת הלב).
נוירומוניטורינג- neuromonitoring- אמצעי ניטור המאפשרים הערכה של שלמות המסלולים העצביים של חוט השדרה באיזור המנותח. בד"כ משתמשים ב- motor/sensory evoked potentials. חומרי הרדמה מסויימים משפיעים על צורת הניטור הזו ויש להתאים את צורת ההרדמה לניטור המשמש בניתוח.
ישנה משמעות לשליטה ברמת הגלוקוז בדם במהלך ניתוחי מוח וניתוחי חוט שדרה בהקשר לתוצא הנוירולוגי. על כן המרדים יבצע בדיקות חוזרות של רמת הגלוקוז ויטפל בהתאם.
מנח- בד"כ prone(על הבטן). בניתוחים הנעשים בגישה קדמית- supine (על הגב).
טיפול בכאב פוסטאופרטיבי- הטיפול בכאב מבוסס על שילוב חומרי הרדמה מקומית המוסננים בפצע הניתוח בשילוב חומרים תוך ורידיים נרקוטים ושאינם נרקוטים לשיכוך כאב.
סיבוכים- סיבוכי הניתוח- פגיעה במבנים של חוט השדרה, דימום רב, כשל קיבוע עמוד השדרה, זיהום. סיבוכי הרדמה כללית וסיבוכי המנח לרבות אבדן ראיה.
מנחי השכבה בניתוחים נוירוכירורגים
-מנח על הגב - קרא על מנח זה ב"מנח החולה בהרדמה".
-מנח על הבטן. סיבוכים במנח זה כוללים-
- פגיעות לחץ.
- עוורון.
- בצקת הלשון והלוע וקושי באקסטובציה (הוצאת צינור ההנשמה וגמילה מהנשמה).
-מנח על הצד- ראה מנח והשכבה בהרדמה.
-מנח ישיבה- מנח זה נחשב כמסוכן מבחינה הרדמתית, שכן סיבוכים בעלי משמעות ומסכני חיים הם יחסית שכיחים במנח זה-
- השפעות על לחץ הדם- ירידה בלחץ הדם היא סיבוך שכיח של מנח ישיבה בגלל השפעת הכבידה על חזרת הדם אל הלב. אמצעים המשמשים את המרדים לטיפול בירידת לחץ דם כוללים נוזלים, חומרים המכווצים כלי דם, שימוש בתחבושות אלסטיות בגפיים התחתונות, ושינויים הדרגתיים עד הגעה למנח ישיבה. במצבים בהם צפוי סיכון מיוחד לאור מאפייני תפקוד הלב ומערכת כלי הדם של החולה, ימליץ המרדים להשתמש במנח אלטרנטיבי.
מדידת לחץ הדם במנח זה מצריכה תיקון לגובה הראש (על מנת לאפשר שליטה בלחץ הזילוח של המוח).
- תסחיף אויר- הבדלי לחצים במערכת הורידית במנח ישיבה מאפשרים כניסה של אויר דרך הפצע הניתוחי אל מערכת הדם. מדובר בארוע מסכן חיים שעלול לגרום לדום לב, ובמקרים מסוימים (קיום של מום לב שכיח יחסית באוכלוסיה הכללית, שנקרא PFO, ומאפשר מעבר התסחיף מהלב הימני ללב השמאלי) גם לשבץ מוחי, התקף לב וסיבוכים נוספים (כאשר תסחיף האויר נכנס למערכת העורקית המספקת את האיברים הללו. מצבים אלה הינם מסכני חיים ובעטיים נעשית הערכות מוקדמת של המרדים. כמובן שבמידת האפשר נמנעים ממנח זה. במידה ואין ברירה, משתמשים באמצעי ניטור שונים המאפשרים זיהוי תחילתו של תסחיף אויר והתערבות מוקדמת [למשל מתמר דופלר המונח על החזה (דופלר פרהקורדיאלי), אקו לב דרך הוושט (TEE), מדידת לחצים ורידיים מרכזיים ובעורק הריאה, וכן סימנים המופיעים באמצעי הניטור הסטנדרטים-לחץ דם, קצב לב, רמת הפחמן הדו חמצני בנשיפה (ETCO2)]. כמו כן, בניתוחים אלה יחדיר המרדים קטטר ורידי מרכזי שקצהו ימוקם בסמוך לעליה הימני ויאפשר שאיבת אויר שנכנס למערכת הורידית. מניפולציה של המנח בעת שמזוהה תסחיף אויר, שינוי לחצי ההנשמה, ומעבר למתן 100% חמצן, בתוספת מתן חומרים התומכים בלב ובמערכת כלי הדם- כולם אמצעים העומדים בפני המרדים לטיפול במצב מסוכן זה וכן למניעת כניסת אויר נוסף.
- בצקת הלשון והלוע- מנח ישיבה כולל לעיתים קרובות קיפול של הצוואר כך שהסנטר מתקרב לחזה. מנח זה בשילוב אמצעים שונים בפה (למשל צינור ההנשמה) עלולים לפגוע באספקת הדם ללשון ולמבנים סמוכים ולגרום לבצקת בהמשך. בצקת של מבנים אלה עלולה ליצור חסימת נתיב אויר במידה ונעשית אקסטובציה בתום הניתוח (הוצאת צינור ההנשמה וחזרה לנשימה ספונטנית). על המרדים להעריך את מצב הלוע ולקבל החלטה לגבי מועד האקסטובציה והתערבויות שונות להפחתת רמת הבצקת.
- שיתוק 4 גפיים (קוודריפלגיה)- מדובר בשיתוק נדיר שיוחס למנח זה. שוער שהסיבוך קשור לכיפוף יתר של הצוואר שפוגע בחוט השדרה. בעיות גרמיות של עמוד השדרה יכולות להוות התוויית נגד למנח ישיבה.
- פנימוצפלוס- במהלך הניתוח, אוויר עלול לחדור דרך הפצע הניתוחי אל מתחת לקרומי המוח. בתום הניתוח עם סגירת הקרומים והגולגולת, מצבים שונים עלולים לגרום לעליית נפח רקמת המוח. במצב זה האויר הכלוא בגולגולת עלול להעלות את הלחץ התוך גולגולתי באופן מסוכן. שימוש בחומרי הרדמה מסויימים בזמנים לא מתאימים יכולים להחמיר או להיטיב עם תופעה זו.