הרדמה לכירורגיה כללית
- פרטים
- נוצר ב 24 יולי 2013
- נכתב על ידי דר' גרג'י יונתן
- כניסות: 24318
בלוטת התריס ובלוטת יותרת התריס
-כריתת בלוטת התריס- Thyroidectomy
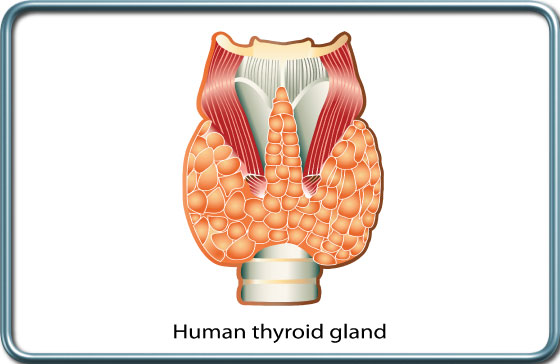
בלוטת התריס הינה בלוטה בעלת שתי אונות המחוברות באמצעות "גשר" (isthmus) וממוקמות בקדמת וצידי קנה הנשימה הצווארי. בלוטת התריס מפרישה את ה-TH- Thyroid hormone הקשור בוויסות הקצב המטבולי בגוף וכן את ההורמון Calcitonin הקשור בוויסות רמת הסידן בגוף.
התוויות לניתוח- גידולים שפירים או ממאירים של הבלוטה, הגדלה של הבלוטה (גויטר – goiter) עם לחץ על איברים סמוכים (קנה הנשימה, הלב וכלי הדם הגדולים, הוושט ומבנים עצביים).
הניתוח-
כריתה מלאה/כמעט מלאה של הבלוטה (Total/Subtotal thyroidectomy).
כריתה של אונה אחת מתוך שתי האונות של הבלוטה (Hemitheyroidectomy).
החתך הינו לרוב צווארי רוחבי. במקרים חריגים בהם ישנה הגדלה של הבלוטה אל מתחת לעצם החזה (סטרנום-Sternum) ישנו צורך בניסור חלק מעצם החזה והארכת החתך.
הרדמה- בד"כ הרדמה כללית. במקרים מסויימים (ניתוחים מוגבלים) ניתן לבצע גם בהרדמה מקומית או הרדמה אזורית (superficial cervical block דו צדדי).
על המרדים להעריך את גודל הממצא ומידת ההשפעה על מבנים סמוכים- לחץ על קנה הנשימה יכול להקשות על צנרור קנה והנשמת החולה,
לחץ על הלב או כלי הדם הגדולים בהגדלה משמעותית של בלוטת התריס עם מעורבות בית החזה- יכול להוביל לתמט המודינמי ונשימתי מסכן חיים במהלך השריית ההרדמה. מקרים אלה מצריכים הערכה פרטנית באמצעות בדיקות תפקודי ריאה ואקו לב והערכת בדיקת ה-CT, ולעיתים מחייבים צנרור קנה בעירות תחת הרדמה מקומית. תוכלו להרחיב בנושא תחת ניתוחי חזה- מסה מדיאסטינלית.
חלק מהחולים המגיעים לניתוח לכריתת בלוטת התריס סובלים מהפרשת יתר של הורמון בלוטת התריס (TH- Thyroid hormone). מצב זה הוא בעל השלכות משמעותיות על ההרדמה ועלול להוביל להפרעות בקצב הלב ותפקוד הלב, הפרעות המאטולוגיות ואחרות. למעט ניתוחים מסכני חיים דחופים בלבד, כל החולים הללו צריכים להיות מאוזנים הורמונלית טרם הניתוח. האיזון נעשה במשך תקופה של מספר שבועות לפחות באמצעות חומרים המעכבים את הפרשת הורמון בלוטת התריס (פרופילתיואורציל, מתימזול, יודיד אינאורגני, סטרואידים), וחומרים המונעים את השפעותיו (חוסמי β –דרלין). תרופות אלה נלקחות עד ליום הניתוח, כולל יום הניתוח. ההרדמה בחולים אלה היא עמוקה על מנת למנוע חלק מהשפעות הורמון בלוטת התריס. המרדים נמנע משימוש בחומרים היוצרים עירור של המערכת הסימפטטית (למשל קטמין, אפדרין, פאנקורוניום) על מנת שלא להחמיר את השפעות הורמון בלוטת התריס. לעיתים נדרש ניטור פולשני מעבר לאמצעי הניטור הסטנדרטים (לפחות מדידה המשכית של לחץ הדם באמצעות קטטר עורקי).
ניתוח לכריתת בלוטת התריס (בעיקר Total thyroidectomy-כריתה מלאה של בלוטת התריס) עלול להיות כרוך בכריתה גם של בלוטת יותרת התריס (פאראתירואיד) ולהוביל לרמת סידן נמוכה בדם (היפוקלצמיה, בד"כ מתפתחת 24-96 שעות לאחר הניתוח) עם השלכות על נתיב האויר, כוח השרירים, תפקוד הלב וכלי הדם ועוד.
ניתוח כרית בלוטת התריס עלול להוביל לפגיעה בעצבים האחראים לתנועת מיתרי הקול. שיתוק דו צדדי של מיתרי קול הוא מצב מסוכן העלול להוביל לחסימה מוחלטת של נתיב האויר לאחר האקסטובציה. לעיתים נדרש מהמרדים לבדוק את תנועתיות מיתרי הקול לפני ואחרי הניתוח באמצעות לרינגוסקופיה ישירה. צרידות מוערכת תכופות במהלך ההתאוששות.
מנח- supine (על הגב), פשיטה (אקסטנסיה) צווארית.
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- הסננה מקומית של החתך עם חומרי הרדמה מקומית, וכן שילוב חומרים נרקוטים ושאינם נרקוטים על פי הצורך. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים-
סיבוכי הניתוח- דימום (במקרים נדירים שטף דם היוצר לחץ על נתיב האויר).
שיתוק מיתרי הקול (פגיעה ב- Recurrent Laryngeal nerve)-חד צדדית- מוביל לצרידות, דו צדדית- מוביל לחסימה מסוכנת של נתיב האויר ודום נשימה- מצריך הנשמה מיידית. ישנם מקרים בהם משתמשים כאמצעי למניעת פגיעה בעצבים אלה בצינור הנשמה מיוחד בעל חיישנים הממוקמים ברמת מיתרי הקול ומאפשרים זיהוי של תנועת מיתרי הקול במהלך הניתוח.
טרכיאומלציה- פגיעה בדופן קנה הנשימה בעקבות כריתת גידול עלול להוביל למצוקה נשימתית עד כדי אי ספיקה נשימתית.
Thyroid storm- הפרשת יתר קיצונית של הורמון בלוטת התריס. בעיקר בחולים היפרתירוידלים (עם הפרשת יתר בסיסית של ההורמון) שלא אוזנו כיאות טרם הניתוח.
זיהום פצע הניתוח.
במקרים של גוש גדול עם לחץ על נתיב האויר/כלי הדם הגדולים/הלב- סיכון משמעותי בהשריית הרדמה.
וכן סיבוכי המנח וסיבוכי הרדמה כללית.
-ניתוח לכריתת בלוטת יותרת התריס- Parathyroidectomy
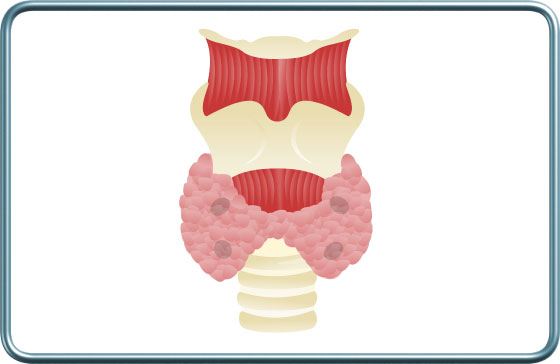
בלוטת יותרת התריס היא בלוטה דמויית אפונה המצויה מאחורי בלוטת התריס. בד"כ ישנן 4 בלוטות יותרת התריס, 2 בכל אונה של בלוטת התריס, אם כי יתכנו מיקומים חריגים. בלוטה זו מייצרת את הורמון ה- PTH– Parathyroid hormone הקשור באיזון רמת הסידן בגוף.
התוויות לניתוח- אדנומה (גידול שפיר, מפריש הורמון PTH- Parathyroid hormone), היפרפלזיה של בלוטות יותרת התריס או קרצינומה (גידול ממאיר).
הניתוח- זיהוי הבלוטה המיועדת לכריתה יכול להעשות טרום ניתוחית באמצעות בדיקת אולטרא-סאונד או מיפוי ססטמיבי (הזרקת חומר רדיואקטיבי בכמות קטנה המתרכז בבלוטת התריס ויותרת התריס. הוא נקלט ונמדד ע"י מכשיר מונה מספר דקות לאחר ההזרקה ושוב לאחר מספר שעות. קליטה מוגברת מסייעת בזיהוי אדנומה). במקרים מסויימים נדרש זיהוי הבלוטה תוך ניתוחית באמצעות אולטרא-סאונד, בדיקת PTH (הורמון יותרת התריס) לפני כריתת הבלוטה ולאחריה, או מיפוי ססטמיבי תוך ניתוחי תוך שימוש במונה סטרילי לזיהוי מיקום הבלוטה. במידה ומדובר באדנומה- היא נכרתת. באם מדובר בהיפרפלזיה (הגדלה של כל הבלוטות) אזי נכרתות 3.5 בלוטות ונותרת חצי בלוטה לשימור יכולת הפרשת הורמון יותרת התריס.
הרדמה- בד"כ הרדמה כללית. במקרים מסוימים ניתן לבצע תחת הרדמה אזורית (cervical block) או מקומית.
מנח- supine (על הגב), פשיטה (אקסטנסיה) של הצוואר.
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- הסננה מקומית של החתך עם חומרי הרדמה מקומית, וכן שילוב חומרים נרקוטים ושאינם נרקוטים על פי הצורך. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים-
סיבוכי הניתוח- דימום (במקרים נדירים שטף דם היוצר לחץ על נתיב האויר).
שיתוק מיתרי הקול (פגיעה ב- Recurrent Laryngeal nerve)-חד צדדית- מוביל לצרידות, דו צדדית- מוביל לחסימה מסוכנת של נתיב האויר ודום נשימה- מצריך הנשמה מיידית. ישנם מקרים בהם משתמשים כאמצעי למניעת פגיעה בעצבים אלה בצינור הנשמה מיוחד בעל חיישנים הממוקמים ברמת מיתרי הקול ומאפשרים זיהוי של תנועת מיתרי הקול במהלך הניתוח.
זיהום פצע הניתוח.
היפופאראתירוידיזם זמני/קבוע- מוביל להיפוקלצמיה (רמה נמוכה של סידן בדם). "hungry bone syndrome". על כן יש לנטר את רמת הסידן, מגנזיום ופוספט לעיתים תכופות לאחר ניתוח זה.
בנוסף לסיבוכים אלה- סיבוכי המנח וסיבוכי הרדמה כללית.
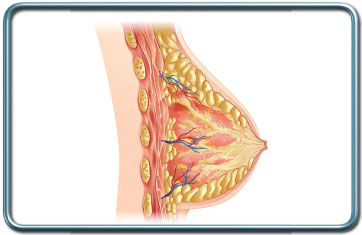
שד
-כריתת שד חלקית או מלאה
התוויות- גידולי שד
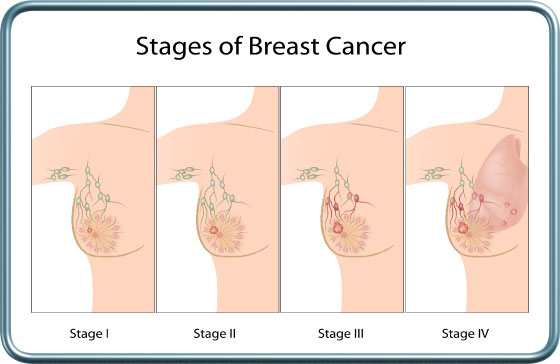
הניתוח- הנטיה כיום היא לשימור רקמת שד בריאה ובמקרה וישנו גידול קטן מימדים מתבצעת כריתה של הגידול בלבד עם שוליים בריאים (Lumpectomy-למפקטומיה), במקרים אחרים נעשה ניתוח לכריתת רבע מהשד (Quadrantectomy) או כל השד (Mastectomy-מסטקטומיה רדיקלית, כולל תוכן בית השחי, או מסטקטומיה פשוטה, ללא תוכן בית השחי).
שני הניתוחים הראשונים נחשבים "ניתוחים משמרי שד", הם מהווים טיפול בגידול בשלב 1 או 2 ומחייבים שילוב של הקרנה לאחריהם, ולעיתים גם כימותרפיה וטיפול הורמונלי.
לעיתים (מחלה מתקדמת- שלב 3) ניתן טיפול כימותרפי והורמונלי טרום ניתוחי (טיפול נאו-אדז'וונטי) על מנת להקטין את מסת הגידול טרם הניתוח ולאפשר ביצוע ניתוח משמר שד. במקרה שאין תגובה לטיפול הכימותרפי בצמצום הגידול, נדרש ביצוע של Mastectomy (ניתוח שאינו משמר שד).
שיקולים נוספים כגון גודל השד (שד קטן), מיקום הגידול באזור הפטמה, גידול שד דלקתי, מספר מוקדים לגידול, נטיה גנטית לגידולים ורצון האישה מטים את הכף לכיוון כריתה מלאה של השד (Mastectomy).
יש משמעות רבה לאבחון מעורבות קשריות לימפה בגידול ועל כן מוזרק לגידול חומר רדיואקטיבי וחומר צבע כחול. חומרים אלה מפונים באמצעות דרכי הלימפה אל קשריות הלימפה. קשרית הזקיף (Sentinel node) מזוהה על פי קליטת קרינה רדיואקטיבית וזיהוי הצבע הכחול. היא נכרתת ונשלחת תוך כדי ניתוח לבדיקה פתולוגית (בדיקת חתך קפוא- Frozen section). במידה וקשרית זו מעורבת בגידול יש לבצע כריתה של בלוטות הלימפה האקסילריות בנוסף לכריתת הגידול (Axillary Lymph node dissection).
תוכלו לקרוא על שחזור שד בקישור הבא.
הרדמה- כללית.
יש לציין בפני המרדים טיפולים כימותרפים או קרינתיים קודמים. חלק מהטיפולים הכימותרפים הינם בעלי השלכה על תפקוד הלב ומצריכים בדיקת אקו לב טרם ההרדמה. טיפול קרינתי לחזה מעלה את הסיכון למחלת כלי דם כליליים ומצריך לעיתים קרובות הערכה מתאימה טרם הניתוח.
מנח- supine (על הגב).
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- שילוב תרופות משככות כאב נרקוטיות ושאינן נרקוטיות לפי הצורך. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- דימום, זיהום, כאב כרוני באזור החתך, סיבוכי כריתת בלוטות לימפה- הצטברות נוזלים ביד, פגיעה עצבית (העדר תחושה באזור המנותח), הצטלקות לא תקינה (קלואיד- Keloid).
סיבוכי הרדמה כללית, סיבוכי המנח.
דופן הבטן
בקע מפשעתי- Inguinal hernia
דופן הבטן מורכב ממספר שכבות הכוללות את העור, מספר יריעות שריריות שסיביהן מסודרים בכיוון שתי וערב, ומעטפות של רקמת חיבור (פציה). המעטפת הפנימית ביותר, העוטפת את אברי הבטן, נקראת קרום הצפק (פריטונאום- Peritoneum).
בקע בדופן הבטן, הנקרא גם קילה, שבר או הרניה, נגרם מפגיעה בשלמות מעטפות הבטן, בד"כ בנקודות המועדות לכך עקב מאפיינים אנטומים, פיזיולוגיים וגנטיים או התערבות חיצונית. דרך הפגם בדופן הבטן מתבלט שק קרום צפק (תחת העור), שיכול לעיתים להכיל אברי בטן שונים. ישנם סוגים רבים של בקעים כאשר השכיחים בינהם הם הבקע המפשעתי (inguinal hernia), הבקע הטבורי (umbilical hernia) ובקע בצלקת ניתוחית (incisional hernia, post operative ventral hernia).
בקע מפשעתי נגרם מהחלשות שכבות דופן הבטן ו/או תנאי לחץ תוך בטני הנוצרים למשל במצבי עצירות כרונית או מחלה ריאתית המלווה שיעול כרוני. בקע זה מתבטא בהתבלטות באזור המפשעה, לעיתים לתוך שק האשכים. שק הבקע עלול להכיל איברים תוך בטניים, מעי למשל.
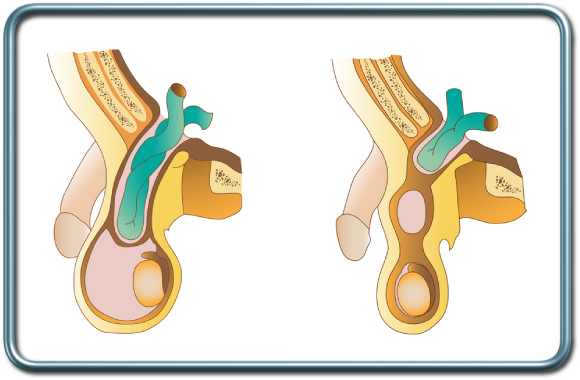
התוויות לניתוח- בקע קטן שאינו מלווה בתסמינים אינו מצריך טיפול אלא מעקב בלבד, אם כי הסיכון להווצרות בקע כלוא בהמשך מטה את הכף לכיוון ניתוח. בקע גדול או כזה הגורם לסימפטומים (כאב, אי נוחות) מצריך טיפול ניתוחי. במצבים חריגים בהם ישנה התוויה לניתוח אך הסיכון הניתוחי גבוה עקב מחלות רקע מורכבות, ניתן להשתמש בחגורת בטן המונעת התבלטות הבקע.
בקע כלוא- מצב בו תוכן חלל הבטן (שומן, לולאת מעי או איבר אחר) מתבלטים דרך הפגם בדופן הבטן באופן שאינו מאפשר החזרה לחלל הבטן, הוא מצב חירום רפואי ומצריך ניתוח דחוף שכן תוכן הבקע עלול לעבור נמק עקב אספקת דם לקויה. מצב זה, בהעדר טיפול מהיר, עלול להוביל לתגובה סיסטמית עד לכדי כשל רב מערכתי.
הניתוח- הניתוח כולל חשיפת אזור הבקע, כריתה או הכנסה של שק הבקע המורכב מרקמות עודפות היוצרות את מעטפת חלל הבטן וסגירת הפגם בדופן הבטן תוך שימוש ברשת סינטתית או בלעדיה. ישנן מגוון שיטות ניתוחיות המבוססות על הגישה הפתוחה (חתך בטני באיזור הבקע) או הגישה הלפרוסקופית (מספר חתכים קטנים בטניים, ניפוח הבטן באמצעות גז ועבודה בחלל הבטן תוך שימוש במצלמה וכלים כירורגים המוחדרים דרך החתכים הבטניים). בחירת הגישה הכירורגית תלויה במאפייני הבקע, גודל השק, קיום או העדר איברים בטניים בתוכו ומיומנות הכירורג.
הרדמה- ניתוח פתוח לתיקון בקע מפשעתי יכול להעשות בהרדמה איזורית (ספינלית בד"כ) או כללית, בהתאם לגיל המטופל ומורכבות הניתוח (ניתוח פשוט יחסית באיש מבוגר מתאים להרדמה איזורית ואילו ניתוח מורכב או ניתוח בחולה צעיר מתאים יותר להרדמה כללית). בקע קטן יכול להנתח תחת הרדמה מקומית.
אמצעי הניטור בהרדמה נגזרים מחלות הרקע של המטופל.
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- הטיפול בכאב הבתר ניתוחי כולל שילוב חומרים תוך ורידיים נרקוטים ושאינם נרקוטים. הסננת החתך הניתוחי בחומרי הרדמה מקומית (מרקאין בד"כ) מסייעים בשליטה בכאב בשעות הראשונות שלאחר הניתוח. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- סיבוכי הרדמה כללית, סיבוכי הרדמה איזורית נויראקסיאלית (מרכזית), סיבוכי המנח,
סיבוכי הניתוח כוללים- סיבוכי ניתוח לפרוסקופי, הישנות הבקע, דימום, זיהום בתר ניתוחי, פגיעה באיברים בטניים סמוכים, בצקת של האשך עקב סגירה הדוקה מידי של התעלה המפשעתית, סינדרומי כאב כרוני באיזור המנותח.
בקע טבורי- Umbilical hernia
דופן הבטן מורכב ממספר שכבות הכוללות את העור, מספר יריעות שריריות שסיביהן מסודרים בכיוון שתי וערב, ומעטפות של רקמת חיבור (פציה). המעטפת הפנימית ביותר, העוטפת את אברי הבטן, נקראת קרום הצפק (פריטונאום- Peritoneum).
בקע בדופן הבטן, הנקרא גם קילה, שבר או הרניה, נגרם מפגיעה בשלמות מעטפות הבטן, בד"כ בנקודות המועדות לכך עקב מאפיינים אנטומים או התערבות חיצונית. דרך הפגם בדופן הבטן מתבלט שק שיכול לעיתים להכיל אברי בטן שונים. ישנם סוגים רבים של בקעים כאשר השכיחים בינהם הם הבקע המפשעתי (inguinal hernia), הבקע הטבורי (umbilical hernia) ובקע בצלקת ניתוחית (incisional hernia, post operative ventral hernia).
בקע טבורי במבוגר נגרם מפתיחה מחודשת של טבעת הטבור עקב החלשות שכבות דופן הבטן ו/או תנאי לחץ הנוצרים למשל בהריון, השמנת יתר או מיימת. מצבים כרוניים נוספים המעלים את הלחץ התוך בטני ועלולים להוביל לבקע בדופן הבטן כוללים עצירות כרונית או מחלה ריאתית המלווה שיעול כרוני.
התוויות לניתוח- בקע קטן שאינו מלווה בתסמינים אינו מצריך טיפול אלא מעקב בלבד, אם כי הסיכון להווצרות בקע כלוא בהמשך מטה את הכף לכיוון ניתוח. בקע גדול או כזה הגורם לסימפטומים (כאב, אי נוחות) או להפרעה אסתטית, מצריך טיפול ניתוחי. במצבים חריגים בהם ישנה התוויה לניתוח אך הסיכון הניתוחי גבוה עקב מחלות רקע מורכבות, ניתן להשתמש בחגורת בטן המונעת התבלטות הבקע.
בקע כלוא- מצב בו תוכן חלל הבטן (שומן, לולאת מעי או איבר אחר) מתבלטים דרך הפגם בדופן הבטן באופן שאינו מאפשר החזרה לחלל הבטן, הוא מצב חירום רפואי ומצריך ניתוח דחוף שכן תוכן הבקע עלול לעבור נמק עקב אספקת דם לקויה. מצב זה, בהעדר טיפול מהיר, עלול להוביל לתגובה סיסטמית עד לכדי כשל רב מערכתי.
הניתוח- הניתוח כולל חשיפת אזור הבקע, כריתה או הכנסה של שק הבקע המורכב מרקמות עודפות היוצרות את מעטפת חלל הבטן וסגירת הפגם בדופן הבטן תוך שימוש ברשת סינטתית או בלעדיה. ישנן מגוון שיטות ניתוחיות המבוססות על הגישה הפתוחה (חתך בטני באיזור הבקע) או הגישה הלפרוסקופית (מספר חתכים קטנים בטניים, ניפוח הבטן באמצעות גז ועבודה בחלל הבטן תוך שימוש במצלמה וכלים כירורגים המוחדרים דרך החתכים הבטניים). בחירת הגישה הכירורגית תלויה במאפייני הבקע, גודל השק, קיום או העדר איברים בטניים בתוכו ומיומנות הכירורג.
הרדמה- ניתוח לתיקון בקע טבורי מצריך בד"כ הרדמה כללית (גם בגישה הלפרוסקופית וגם בגישה הפתוחה). מקרים מסויימים (בד"כ בקעים קטנים במטופלים עם מחלות רקע מורכבות) ניתן לבצע את הניתוח בהרדמה מקומית. אמצעי הניטור בהרדמה נגזרים ממחלות הרקע של המטופל.
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- הטיפול בכאב הבתר ניתוחי כולל שילוב חומרים תוך ורידיים נרקוטים ושאינם נרקוטים. הסננת החתך הניתוחי בחומרי הרדמה מקומית (מרקאין בד"כ) מסייעים בשליטה בכאב בשעות הראשונות שלאחר הניתוח. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- סיבוכי הרדמה כללית, סיבוכי המנח
סיבוכי הניתוח כוללים- סיבוכי ניתוח לפרוסקופי, הישנות הבקע, דימום, זיהום בתר ניתוחי, פגיעה באיברים בטניים סמוכים, סינדרומי כאב כרוני באיזור המנותח.
בקע בצלקת ניתוחית- Incisional hernia, Post operative ventral hernia
דופן הבטן מורכב ממספר שכבות הכוללות את העור, מספר יריעות שריריות שסיביהן מסודרים בכיוון שתי וערב, ומעטפות של רקמת חיבור (פציה). המעטפת הפנימית ביותר, העוטפת את אברי הבטן, נקראת קרום הצפק (פריטונאום- Peritoneum).
בקע בדופן הבטן הנקרא גם קילה, שבר או הרניה, נגרם מפגיעה בשלמות מעטפות הבטן, בד"כ בנקודות המועדות לכך עקב מאפיינים אנטומים או התערבות חיצונית. דרך הפגם בדופן הבטן מתבלט שק שיכול לעיתים להכיל אברי בטן שונים. ישנם סוגים רבים של בקעים כאשר השכיחים בינהם הם הבקע המפשעתי (inguinal hernia), הבקע הטבורי (umbilical hernia) ובקע בצלקת ניתוחית (incisional hernia, post operative ventral hernia).
צלקת מניתוח קודם בדופן הבטן מהווה נקודת תורפה. סגירה לא נאותה של החתך הניתוחי עקב הטכניקה הניתוחית, זיהום בתר ניתוחי או מחלות רקע של המטופל, וכן החלשות רקמות הדופן עם השנים ו/או לחץ תוך בטני מוגבר כתוצאה מעצירות כרונית או מחלת ריאות כרונית המלווה בשיעול, עלולים להוביל להווצרות בקע באזור הצלקת הניתוחית.
התוויות לניתוח- בקע קטן שאינו מלווה בתסמינים אינו מצריך טיפול אלא מעקב בלבד, אם כי הסיכון להווצרות בקע כלוא בהמשך מטה את הכף לכיוון ניתוח. בקע גדול או כזה הגורם לסימפטומים (כאב, אי נוחות) מצריך טיפול ניתוחי.
בקע כלוא- מצב בו תוכן חלל הבטן (שומן, לולאת מעי או איבר אחר) מתבלטים דרך הפגם בדופן הבטן באופן שאינו מאפשר החזרה לחלל הבטן, הוא מצב חירום רפואי ומצריך ניתוח דחוף שכן תוכן הבקע עלול לעבור נמק עקב אספקת דם לקויה. מצב זה, בהעדר טיפול מהיר, עלול להוביל לתגובה סיסטמית עד לכדי כשל רב מערכתי.
הניתוח- הניתוח כולל חשיפת אזור הבקע, כריתה או הכנסה של שק הבקע המורכב מרקמות עודפות היוצרות את מעטפת חלל הבטן וסגירת הפגם בדופן הבטן תוך שימוש ברשת סינטתית או בלעדיה. ישנן מגוון שיטות ניתוחיות המבוססות על הגישה הפתוחה (חתך בטני באיזור הבקע) או הגישה הלפרוסקופית (מספר חתכים קטנים בטניים, ניפוח הבטן באמצעות גז ועבודה בחלל הבטן תוך שימוש במצלמה וכלים כירורגים המוחדרים דרך החתכים הבטניים). בחירת הגישה הכירורגית תלויה במאפייני הבקע, גודל השק, קיום או העדר איברים בטניים בתוכו ומיומנות הכירורג.
הרדמה- ניתוח לתיקון בקע בצלקת ניתוחית מצריך בד"כ הרדמה כללית (גם בגישה הפתוחה וגם בגישה הלפרוסקופית). בקע קטן יכול להנתח תחת הרדמה מקומית, בעיקר כאשר יש סיכון בהרדמה כללית עקב מחלות רקע מורכבות.
אמצעי הניטור בהרדמה נגזרים ממחלות הרקע של המטופל.
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- הטיפול בכאב הבתר ניתוחי כולל שילוב חומרים תוך ורידיים נרקוטים ושאינם נרקוטים. הסננת החתך הניתוחי בחומרי הרדמה מקומית (מרקאין בד"כ) מסייעים בשליטה בכאב בשעות הראשונות שלאחר הניתוח. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- סיבוכי הרדמה כללית, סיבוכי המנח.
סיבוכי הניתוח כוללים- סיבוכי ניתוח לפרוסקופי, הישנות הבקע, דימום, זיהום בתר ניתוחי, פגיעה באיברים בטניים סמוכים.

כיס מרה
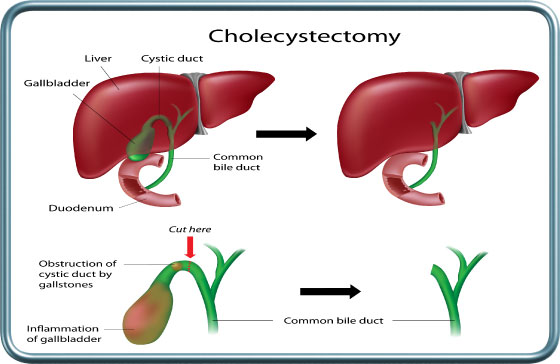
כיס המרה הינו שקיק המצוי במשטח התחתון של הכבד. הוא מכיל את המרה המיוצרת בכבד ומועברת אליו באמצעות דרכי המרה. לאחר ארוחה מתכווץ כיס המרה ומיץ המרה מועבר למערכת העיכול ומסייע בעיכול שומנים.
-כריתת כיס מרה-Cholecystectomy
התוויות לניתוח-
-ניתוח אלקטיבי:
אבני כיס מרה עם תסמינים,
אבני כיס מרה ללא תסמינים בחולים בסיכון גבוה במידה ותתפתח דלקת/סיבוך (למשל חולים מדוכאי חיסון),
סיבוכי מחלת אבנים של כיס המרה- דלקת לבלב על רקע מרתי (Biliary Pancreatitis), צהבת חסימתית על רקע אבנים, כולהדוכוליתיאזיס- Choledocholithiasis, Cholecysto-duadenal fistula (פיסטולה- מעבר מקשר לא תקין בין כיס המרה למעי).
דלקת כיס מרה בעבר,
בעיה אנטומית של כיס המרה או דרכי המרה.
גידולים של כיס המרה- פוליפים גדולים/גדלים או גידולים ממאירים,
כיס מרה פורצלן (מסוייד. Porcelain Gallbladder).
-ניתוח דחוף:
דלקת חריפה של כיס המרה מצריכה לעיתים ניתוח לכריתת כיס המרה במידה ואין שיפור תחת טיפול שמרני (צום, זונדה, אנטיביוטיקה ונוזלים תוך ורידיים) למשך 12-72 שעות, ובמידה וישנם סיבוכים של דלקת חריפה בכיס המרה (כיס מרה נמקי-גנגרנוטי, אמפיאמה של כיס המרה). חולים מורכבים הסובלים ממחלות רקע מסובכות או שאינם יציבים יעברו זמנית ניקוז מל עורי בלבד של כיס המרה (כולהציסטוסטומיה- Cholecystostomy), בהכוונת אולטרא-סאונד או שיקוף, לרוב תחת הרדמה מקומית, ורק בהמשך יעברו ניתוח לכריתת כיס המרה. גישה זו רלוונטית גם לחולים הסובלים מ- acalculous cholecystitis (דלקת של כיס המרה ללא אבנים).
הניתוח-רוב רובם של הניתוחים לכרית כיס המרה נעשים בגישה לפרוסקופית. מקרים חריגים נעשים בגישה פתוחה. הגישה הלפרוסקופית (מספר חתכים קטנים בדופן הבטן להחדרת מצלמה וכלים כירורגים דקים וניפוח הבטן באמצעות פחמן דו חמצני) מאופיינת בהפחתת כאב פוסטאופרטיבי וזמן התאוששות קצר יותר. באחוזים בודדים של המקרים נדרש מעבר מגישה לפרוסקופית לגישה פתוחה עקב סיבוך או קושי כירורגי אנטומי.
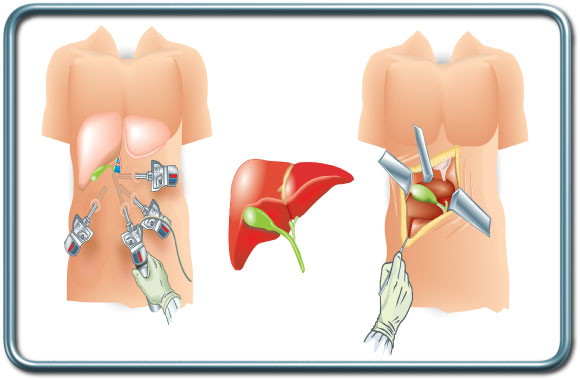
הרדמה-הרדמה כללית. אמצעי ניטור נבחרים לפי מצב החולה ומחלות הרקע.
מנח-supine (על הגב), אנטיטרנדלנבורג (הראש גבוה מהרגליים).
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- טיפול משולב בחומרים נרקוטים ושאינם נרקוטים לפי הצורך. במקרים מסויימים PCA (patient controlled analgesia- מתן חומרים נרקוטים בשליטת החולה, בלחיצת כפתור, על פי גבול מינון ותדירות קבועים מראש ע"י המרדים). קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים-דימום, זיהום, נזק למבנים סמוכים- פגיעה בצינור המרה המשותף (common bile duct) ודלף מרה, פגיעה במעי או כבד.
סבוכי לפרוסקופיה, סיבוכי הרדמה כללית, סיבוכי המנח.
כבד
הכבד הינו איבר מורכב הממוקם ברביע הימני העליון של הבטן, מתחת לסרעפת. לכבד מגוון תפקידים הכוללים ייצור חלבונים שונים, לרבות רוב חלבוני מערכת הקרישה, וויסות רמת הגלוקוז בדם, פירוק של רעלנים, תרופות, ומטבוליזם של חומרים שונים בגוף, ייצור נוזל המרה, ועוד. לכבד אספקת דם כפולה, הן מהמערכת הסיסטמית והן מהמערכת הפורטלית.
-כריתה כבדית- Hepatectomy
לכבד שתי אונות- ימני ושמאלית, כאשר הימנית גדולה יותר. ניתן לחלק את האונות לתת חלקים הנקראים סגמנטים. החלוקה לסגמנטים מבוססת על אנטומיה רקמתית.
כריתת כבד יכולה להעשות על בסיס אנטומי (כריתת סגמנטים או אונות)-
- Segmental resection- כריתת הסגמנט המעורב במחלה.
- Right or Left Hepatectomy- כריתת האונה הימנית או השמאלית.
- Right or Left Hepatic trisegmentectomy- כריתה נרחבת של אונה ימנית ובנוסף סגמנטים סמוכים של האונה השמאלית, או אונה שמאלית ובנוסף סגמנטים סמוכים של האונה הימנית.
כריתת כבד יכולה להעשות גם על בסיס שאינו אנטומי (כריתת יתד-Wedge resection), למשל בכריתת נגעים מבודדים בפריפריית הכבד.
יכולת ההתחדשות של הכבד היא מרשימה וגם לאחר כריתות משמעותיות ישנה צמיחה מחודשת של תאים כבדיים (רקמת כבד בריאה תכפיל את נפחה תוך שבוע). עם זאת, חולי שחמת כבדית או חולים נשאים וירוסי הפטיטיס הם בעלי יכולת התחדשות כבדית מוגבלת.
התוויות לניתוח- לרוב גידולים ראשוניים או גרורות בכבד מגידולים אחרים (מעי גס, ריאה, כליה, שחלה).
הניתוח- ניתוח כריתת כבד יכול להעשות בגישה פתוחה או לפרוסקופית, בהתאם לסוג הממצא הכבדי, מיקומו, גודלו, מצב החולה ומחלות הרקע שלו.
הרדמה- הרדמה כללית, לעיתים בשילוב קטטר אפידורלי (קטטר אפידורלי יוחדר רק במקרים של כריתה שאינה נרחבת ופרופיל קרישה תקין טרם הניתוח שכן ישנה עליה בנטיה לדמם לאחר ניתוחי כבד, דבר שעלול לסכן בהמאטומה אפידורלית).
מעבר לאמצעי הניטור הסטנדרטים יבחרו אמצעים נוספים על בסיס מצב החולה, מחלות הרקע שלו ונרחבות הניתוח. בדרך כלל מוחדר קטטר עורקי לניטור המשכי של לחץ דם (ובדיקות דם חוזרות) ולעיתים קרובות גם קטטר ורידי מרכזי, בעיקר לצורך ניטור הלחץ הורידי המרכזי- אחת ממטרות המרדים בניתוח זה היא הורדת הלחץ הורידי המרכזי על מנת להפחית את הדמם במהלך הניתוח. קרא/י עוד על אמצעי ניטור בהרדמה.
חולים עם מחלת כבד מתקדמת או שחמת כבדית הם בסיכון הרדמתי משמעותי. חולים אלה סובלים לעיתים קרובות ממחלות נלוות לבביות, ריאתיות, כליתיות, המאטולוגיות ואחרות. טרום ניתוחית נדרש בירור מקיף בהקשר זה.
המרדים יתאים את חומרי ההרדמה וצורת ההרדמה למצב החולה הן בהקשר למחלות הרקע והן בהקשר יכולתו הפגועה של הכבד לפרק חומרים.
תמרון חומרי ההרדמה ופרמטרים המודינמים ואחרים נדרש על מנת להשיג אספקת דם אופטימלית לכבד.
זמינות מוצרי דם (כולל כדוריות אדומות, פלזמה וקריו) היא חשובה שכן ישנה נטיה לדמם לאחר ניתוח נרחב, בין השאר בשל פגיעה ביכולת הייצור של גורמי קרישה ע"י הכבד. המרדים יחדיר מספר קטטרים תוך ורידיים פריפרים עבים לצורך מתן מהיר של מוצרי דם במקרה הצורך.
שמירה על התפקוד הכלייתי היא גם פקטור שיש לקחתו בחשבון, בייחוד בחולים הפרעה כבדית המעידה אותם גם להפרעה כלייתית. המרדים ישמר לחצי דם ופרמטרים המודינמים נוספים, ויאזן את מאזן הנוזלים בגוף באופן שיתרום לאספקת דם תקינה ותפקוד תקין של הכליות במהלך הניתוח.
אמצעים לחימום החולה ישמשו בקפידה שכן היפותרמיה (חום נמוך) של החולה עלולה להחמיר הפרעת קרישה ולהוביל לסיבוכים נוספים.
הניטור לאחר הניתוח מצריך שהות במתאר טיפול נמרץ (התאוששות או יחידת טיפול נמרץ) במקרים של ניתוחים נרחבים או חולים מורכבים.
מנח-supine (על הגב).
טיפול בכאב בתר ניתוחי- אופציה לשיכוך כאב אפידורלי באמצעות חומרים נרקוטים או חומרי הרדמה מקומית המוזלפים לחלל האפידורלי. ניתוחי כבד נרחבים עשויים להוביל להפרעה בתפקוד הכבד ועל כן גם להפרעה בייצור פקטורי קרישה ונטיה לדמם. מסיבה זו נמנעים במצבים אלה מהרדמה אפידורלית. אופציה אחרת לשיכוך כאב– שילוב תרופות משככות כאב נרקוטיות ושאינן נרקוטיות לפי הצורך או PCA(patient controlled analgesia). קרא עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- זיהום (השכיחים- דלקת ריאות, אבצס בטני), אי ספיקת כבד חריפה (עלולה להתבטא בשינויים ברמת ההכרה, צהבת, דמם, הפרעה כלייתית, ועוד), דימום (סיכון מוגבר עקב ירידה ברמת גורמי קרישה המיוצרים בכבד), אי ספיקת כליה חריפה, פגיעה במבנים סמוכים (דרכי המרה, קיבה, סרעפת, מעי), דלף מרה,
סיבוכי לפרוסקופיה, סיבוכי הרדמה כללית ואזורית (אפידורלית), סיבוכי המנח.

לבלב
הלבלב הינו איבר דמוי קונוס הממוקם במרכז הבטן, בדופן האחורית של חלל הבטן (רטרופ-פריטונאלית). ללבלב תפקוד של הפרשת אנזימים מעכלים למערכת העיכול (תפקוד אקסוקריני) וכן תפקוד אנדוקריני- הפרשת הורמונים - אינסולין, גלוקגון וסומטוסטטין.
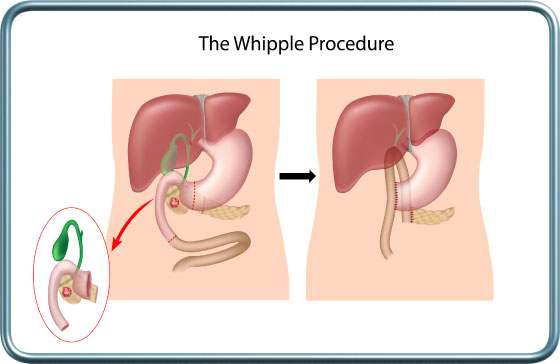
-Whipple operation-Pancreaticoduadenectomy
התוויות לניתוח- גידול ממאיר של ראש הלבלב.
הניתוח- מטרת הניתוח הינה כריתת ראש הלבלב. מאחר והלבלב משולב באיברים סמוכים הכריתה נעשית יחד עם התרסריון, כיס המרה, החלק המרוחק של צינור המרה המשותף (common bile duct), ולעיתים חלק מהקיבה. לאחר הכריתה, הקיבה, צינור המרה המשותף והחלק הנותר מהלבלב מחוברים מחדש אל המעי הדק.
ניתן לבצע את הניתוח בגישה פתוחה או לפרוסקופית.
הרדמה- במידה ומדובר בגישה הלפרוסקופית- לרוב הרדמה כללית בלבד. בגישה הפתוחה- לעיתים קרובות שילוב הרדמה כללית ואפידורלית. אמצעי הניטור נגזרים ממצב החולה ומחלות הרקע שלו, אך לרוב יכללו, מעבר לאמצעי הניטור הסטנדרטים גם קטטר עורקי למדידה המשכית של לחץ הדם (משמש גם ללקיחת דגימות דם חוזרות במהלך הניתוח).
מאחר ומדובר בניתוח נרחב לרוב ידרש אשפוז במסגרת טיפול נמרץ (בהתאוששות או ביחידה לטיפול נמרץ) ביממה הראשונה שלאחר הניתוח.
מנח- supine (על הגב).
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- ניתוח לפרוסקופי- PCA (patient controlled analgesia) או שילוב תרופות נרקוטיות ושאינן נרקוטיות לפי הצורך. לניתוח פתוח- ניתן להעזר בקטטר אפידורלי לשיכוך כאב פוסטאופרטיבי. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- סיבוכי הניתוח-דימום, זיהום, דלף מהשקות-דלף מיצי לבלב או מרה, פגיעה במבנים סמוכים (מעי דק, כבד, קיבה), תת משקל, סכרת.
פקקת ורידים ותסחיף אויר.
וכן סיבוכי המנח, סיבוכי הרדמה כללית/אפידורלית, סיבוכי לפרוסקופיה.
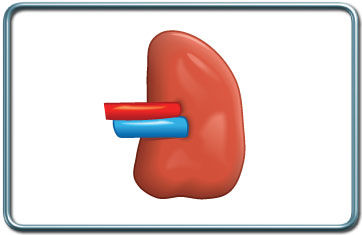
טחול
-כריתת טחול- Splenectomy
התוויות לניתוח- הסיבה השכיחה ביותר היא חבלה לטחול ודימום. במקרה זה הניתוח הוא בד"כ דחוף. מקרים דחופים אחרים כוללים פגיעה בטחול במהלך ניתוח אחר המערב את האזור.
ניתוחים אלקטיבים לכריתת טחול יכולים להדרש במחלות המאטולוגיות שונות המתבטאות בהרס של כדוריות דם אדומות או טסיות בטחול (למשל Spherocytosis, ITP- Immune thrombocytopenic purpura, TTP- Thrombotic thrombocytopenic purpura). התוויות נוספות כוללות גידולים של הטחול (למשל לימפומה) או אבצס של הטחול.
הניתוח- רוב המקרים האלקטיבים נעשים בגישה לפרוסקופית. ניתוחים דחופים נעשים לעיתים קרובות בגישה פתוחה.
הרדמה- הרדמה כללית. אמצעי הניטור בניתוח נגזרים ממצב המטופל ומחלות הרקע שלו.
מנח- supine (על הגב). במקרה של ניתוח לפרוסקופי- אנטי-טרנדלנבורג (ראש גבוה מהרגליים).
טיפול בכאב פוסטאופרטיבי- במקרה של ניתוח פתוח אפשר לשקול שיכוך כאב אפידורלי. בד"כ הטיפול בכאב נעשה באמצעות שילוב תרופות משככות כאב נרקוטיות ושאינן נרקוטיות לפי הצורך או PCA (Patient controlled analgesia).
סיבוכים- סיבוכי הניתוח- זיהום, דימום, פגיעה באיברים סמוכים-קיבה, מעי גס, לבלב, סרעפת, כלי דם. סיבוכים הקשורים לאבדן תפקוד הטחול כוללים נטיה לזיהומים עם סיכון לזיהום קשה לאחר הניתוח (ספסיס). פקקת ורידים בגפיים התחתונות או בורידים בטניים.
סיבוכי הרדמה כללית, סיבוכי לפרוסקופיה, סיבוכי המנח.
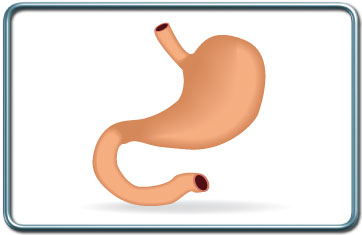
קיבה
-כריתת יתד מהקיבה- Gastric Wedge resection,
-כריתת קיבה חלקית- Partial Gastrectomy,
-כריתת קיבה כמעט שלמה- Subtotal Gastrectomy,
-כריתת קיבה מלאה- Total Gasterectomy
הקיבה הינה חלק ממערכת העיכול, וממוקמת בין הוושט לתרסריון. רמת החומציות בקיבה גבוהה ובה מתבצע ערבול ועיכול ראשוני של המזון.
התוויות לניתוח- כריתה של גידול, כריתה של פוליפ שלא מתאפשרת בפרוצדורה אנדוסקופית (גסטרוסקופיה), כיב מדמם או כיב כרוני שאינם מגיבים לטיפול תרופתי. נרחבות הכריתה תלוי במהות הממצא הקיבתי ומפושטותו.
הניתוח-
הניתוחים יכולים להעשות בגישה לפרוסקופית או רובוטית או בגישה פתוחה. בחירת השיטה מבוססת על מחלות הרקע של החולה, הממצא הקיבתי, מאפיינים אנטומים של הקיבה ואיברים סמוכים, ניתוחים בעבר ורמת הנסיון והעדפת המנתח.
כריתת יתד נעשית במקרה של גידולים קטנים וממוקמים (למשל Gastrointestinal stromal tumor-GIST). ניתוח זה יכול להעשות בגישה לפרוסקופית.
כריתת קיבה חלקית יכולה להעשות בחלק המרוחק או המקורב של הקיבה, על פי מיקום הממצא הקיבתי.
כריתת קיבה מלאה נעשית כאשר הגידול מפושט במרבית דופן הקיבה.
ישנן מגוון אפשרויות להשקה בין שארית הקיבה או הוושט לבין המשך המעי (תרסריון/ ג'ג'ונום) באופן שתאפשר המשך מעבר מזון במורד מערכת העיכול, ניקוז המרה והפרשות הלבלב אל מערכת העיכול ומניעת הקאות מרתיות וסיבוכים אחרים של ניתוח זה.
הרדמה- הרדמה כללית, אופציה לשילוב עם הרדמה אפידורלית (גם לצורך שליטה בכאב פוסטאופרטיבי).
מנח- supine (על הגב), בגישה הלפרוסקופית- מנח אנטי-טרנדלנבורג (הראש גבוה מהרגליים).
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- שיכוך כאב אפידורלי.
PCA- patient controlled analgesia- מזרק אוטומטי המאפשר למטופל לקבל תרופות משככות כאב נרקוטיות בהזלפה תוך ורידית על פי דרישתו (בלחיצת כפתור) בגבולות שהוגדרו מראש ע"י המרדים ומערך הכאב בבית החולים. אופציה נוספת- טיפול לפי הצורך בשילוב תרופתי מקבוצת החומרים הנרקוטים ושאינם נרקוטים. קרא/י עוד על שליטה בכאב לאחר ניתוח.
סיבוכים- סיבוכי הניתוח- דימום, זיהום, דלף מהשקה, פגיעה במבנים סמוכים (טחול, לבלב, דרכי מרה, כבד וריאות-חזה אויר), רפלוקס והקאות מרתיות, בעיות עיכול ושלשול.
סיבוכי ניתוחים לפרוסקופים,
סיבוכי הרדמה כללית, סיבוכי המנח.
-סגירת כיב מנוקב- Closure of perforated peptic ulcer
התנקבות כיב קיבה או תרסריון הינה מצב חירום המחייב ניתוח דחוף לתיקון הפגם.
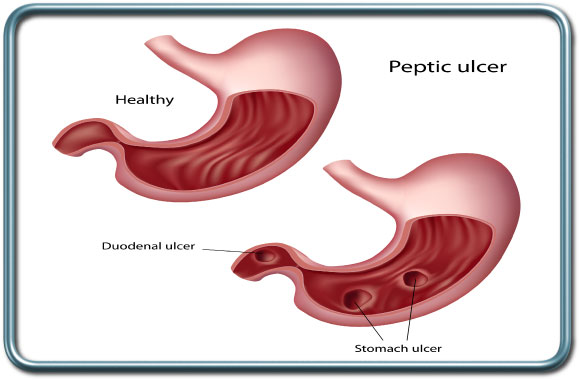
הניתוח- הניתוח נעשה בשיטה לפרוסקופית או פתוחה. הנקב נסגר באמצעות תפרים ומעליו נתפר גם אומנטום (מעין סינר שומן בבטן הקדמית). במקרה של כיב קיבה נעשית בד"כ כריתה של הכיב מחשש לכיב סרטני.
הרדמה- כללית, השריית ההרדמה בשיטת Rapid sequence induction (מצב דלקתי בטני-פריטוניטיס, מעלה חשש להוותרות תוכן בקיבה שעלול לעלות ולחדור לקנה הנשימה בזמן השריית ההרדמה. מצב זה, הנקרא רהגורגיטציה ואספירציה, מסכן בדלקת ריאות חריפה וקשה. צורת השריית ההרדמה המתאימה למצב זה מצמצמת את הסיכון לרהגורגיטציה.
מנח- supine (על הגב), בשיטה הלפרוסקופית- אנטיטרנדלנבורג (ראש גבוה מהרגליים).
טיפול בכאב פוסטאופרטיבי- PCA (Patient controlled analgesia) או שילוב תרופות משככות כאב נרקוטיות ושאינן נרקוטיות לפי הצורך.
סיבוכים- דימום, ספסיס (זיהום עם השלכות על איברים רבים), פגיעה במבנים סמוכים, סיבוכי לפרוסקופיה, סיבוכי הרדמה כללית וסיבוכי המנח.
-תיקון בקע סרעפתי- Diaphragmatic hernia repair
הקיבה הינה איבר בטני והיא ממוקמת באופן תקין מתחת לסרעפת. בקע סרעפתי הינו פגם סרעפתי דרכו חלק מהקיבה עולה אל בית החזה. ישנם שני סוגים של בקע סרעפתי-
בקע גולש –Sliding Hernia- זהו הסוג השכיח ביותר. מעבר הוושט-קיבה (נקודת החיבור בין הוושט והקיבה) עולה לעבר החזה. בקע זה מטופל בדרך כלל שמרנית אלא אם כן מלווה ברפלוקס קשה עם דלקת של הוושט, אספירציות וסיבוכים נשימתיים, דימומים, או אם הבקע גדול מאד.
בקע פארא-אסופגיאלי- Paraesophageal Hernia- המעבר וושט-קיבה נותר בבטן ורק חלק מהקיבה (הפונדוס) עולה לבית החזה, עטוף בקרום צפק. מצב זה עלול לגרום לכליאת הפונדוס, לחסימה ולדימום ומצריך תיקון ניתוחי.
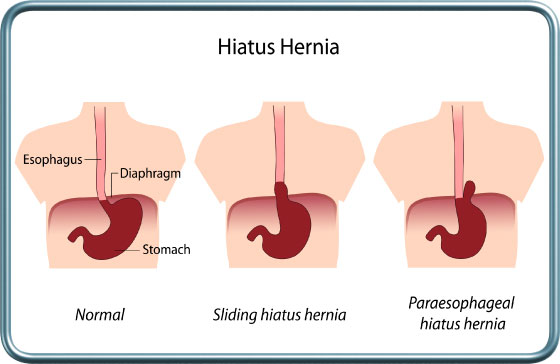
הניתוח- הניתוח לבקע הפארא-אסופגיאלי נעשה בגישה לפרוסקופית או פתוחה. שק הבקע נמשך אל הבטן, נכרת, והפתח בסרעפת מהודק באמצעות תפרים. מעבר הוושט-קיבה מקובע לסרעפת.
הרדמה- כללית, לעיתים בשילוב הרדמה אפידורלית (במידה ומדובר בגישה הפתוחה).
מנח- supine (על הגב), בניתוחים לפרוסקופים- אנטיטרנדלנבורג (ראש גבוה מהרגליים).
טיפול בכאב פוסטאופרטיבי- בגישה הלפרוסקופית- בד"כ טיפול בשילוב חומרים משככי כאב נרקוטים ושאינם נרקוטים לפי הצורך. בגישה פתוחה (יותר כאב) נעזרים בהרדמה אפידורלית או PCA (patient controlled analgesia).
סיבוכים- סיבוכי הניתוח- דימום, זיהום, פגיעה במבנים סמוכים, נקב של וושט או קיבה, הצרות המעבר וושט-קיבה.
פנימוטורקס-חזה אויר- כתוצאה ממניפולציה באיזור סמוך לריאות יתכן נזק לקרום הריאה והווצרות חזה אויר- החשש מסיבוך זה מצריך צילום חזה הנעשה בחדר ההתאוששות.
סיבוכי ניתוחים לפרוסקופים,
סיבוכי הרדמה כללית, סיבוכי המנח.
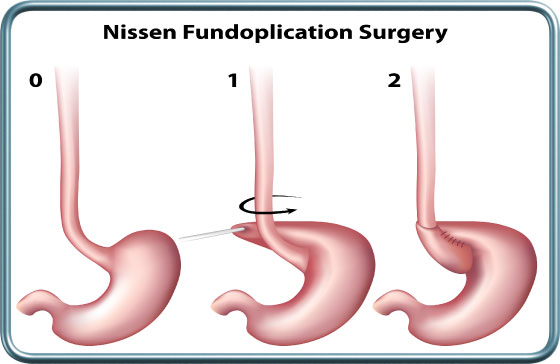
-Nissen Funduplication
ניתוח זה הינו טיפול פולשני ב-GERD (Gastroesophageal reflux disease) קשה (רפלוקס- עליה של תוכן קיבה חומצי דרך מעבר וושט-קיבה פגום אל הוושט, עם הווצרות דלקת וושטית ואספירציות של תוכן קיבה לריאות וסיבוכים נשימתיים) עם או בלי בקע סרעפתי גולש.
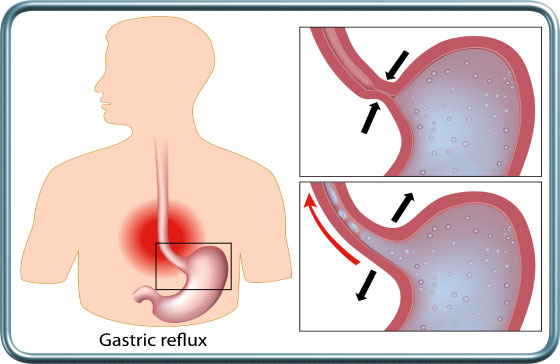
התוויות לניתוח- GERD קשה סימפטומטי שאינו מגיב לטיפול תרופתי והתנהגותי, או סיבוכי GERD (דלקת קשה של הוושט, דימום, דלקות ריאה).
הניתוח-בניתוח זה שנעשה לרוב בגישה לפרוסקופית, חלק מהקיבה נכרך סביב הוושט ויוצר מנגנון סוגר וושטי-קיבתי משופר. במידה ויש בקע סרעפתי הוא מתוקן.
מנח- supine (על הגב), בניתוחים לפרוסקופים- אנטיטרנדלנבורג (ראש גבוה מהרגליים).
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- בגישה הלפרוסקופית- בד"כ טיפול בשילוב חומרים משככי כאב נרקוטים ושאינם נרקוטים לפי הצורך. בגישה פתוחה (יותר כאב) נעזרים בהרדמה אפידורלית או PCA (patient controlled analgesia). קרא/י עוד על שליטה בכאב בתר ניתוחי.
סיבוכים- סיבוכי הניתוח- דימום, זיהום, נקב של וושט או קיבה, פגיעה במבנים סמוכים, הצרות המעבר וושט-קיבה.
פנימוטורקס-חזה אויר- כתוצאה ממניפולציה באיזור סמוך לריאות יתכן נזק לקרום הריאה והווצרות חזה אויר- החשש מסיבוך זה מצריך צילום חזה הנעשה בחדר ההתאוששות.
סיבוכי ניתוחים לפרוסקופים,
סיבוכי הרדמה כללית, סיבוכי המנח.
מעי דק
המעי הדק הינו מעין צינור גמיש וארוך המשמש לספיגת מרכיבי המזון. המעי הדק ממוקם בהמשכיות לקיבה וקצהו השני ממשיך למעי הגס. המעי הדק נחלק לתרסריון, ג'ג'ונום, ואיליום.
-כריתת מעי דק
התוויות לניתוח-
גידולים,
נמק של המעי כתוצאה מלחץ מקומי מהדבקויות תוך בטניות, בקע כלוא או פתלת (volvulus) של המעי.
החמרה בתהליכים כרוניים של המעי (למשל מחלת קרון) ללא תגובה נאותה לטיפולים שמרניים (תרופתיים).
נקב (פרפורציה-Perforation) של המעי על רקע גוף זר או ממאירות.
הניתוח- הניתוח יכול להעשות בגישה פתוחה או לפרוסקופית, תלוי במיקום והיקף הנזק, מצב החולה ומחלות הרקע שלו, והאנטומיה הבטנית.
במהלך הניתוח מזוהה החלק החולה של המעי ונכרת. שתי קצות המעי מחוברים בינהם (השקה קצה לקצה- end to end anastomosis) למעט במקרים בהם ישנו סיכון לאיחוי ההשקה, כדוגמת זיהום בטני, מצבים בהם שאר המעי חולה גם כן, המעי בצקתי, אספקת הדם למעי פגועה וכאשר החולה אינו יציב. במצבים אלה נעשה פיום לולאת מעי (Ileostomy). זהו לרוב מצב זמני. פיום לולאת מעי נעשה גם במקרים של כריתה שלמה של המעי הגס, אז מדובר בפיום קבוע.
ישנם מספר סוגים של פיומים-
End ileostomy- פיום הקצה המקורב לדופן הבטן. הקצה המרוחק נסגר זמנית.
Loop ileostomy- פיום לולאת מעי לדופן המעי. מאחר ומדובר בלולאה ישנם שני פתחים.
Double barrelled- פיום שני קצוות המעי בנפרד בסמיכות זו לזו.
הרדמה- הרדמה כללית. במקרים מסויימים בגישה פתוחה ניתן לשלב בהרדמה אפידורלית (בעיקר לשיכוך כאב פוסטאופרטיבי).
אמצעי הניטור נגזרים בעיקר ממחלות הרקע ויציבות החולה.
מנח- supine (על הגב).
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- שילוב תרופות משככות כאב נרקוטיות ושאינן נרקוטיות על פי הצורך. אופציה נוספת –PCA (patient controlled analgesia) עם חומרים נרקוטים הניתנים לפי דרישת החולה בהתאם לגבולות מינון ותכיפות הנקבעות מראש ע"י המרדים. בניתוחים פתוחים יש אופציה לשיכוך כאב אפידורלי עם חומרים נרקוטים או חומרים מאלחשים המוזלפים לחלל האפידורלי. קרא/י עוד על טיפול בכאב בתר ניתוחי.
סיבוכים- זיהום, דימום, פגיעה באיברים סמוכים.
סיבוכי פיום המעי- חסימת מעי, הצרות האילאוסטומיה, גירוי עורי מהפרשות, שמט (Prolapse) של האילאוסטומיה, זיהום מקומי, שלשולים מרובים.
סיבוכי לפרוסקופיה. סיבוכי הרדמה כללית, סיבוכי המנח.
תוספתן
-כריתת תוספתן- Appendectomy
ניתוח כריתת תוספתן הינו לרוב ניתוח דחוף בשל דלקת חריפה של התוספתן.
התוויות- דלקת חריפה של התוספתן או מצב לאחר דלקת חריפה/מורסה של התוספתן.
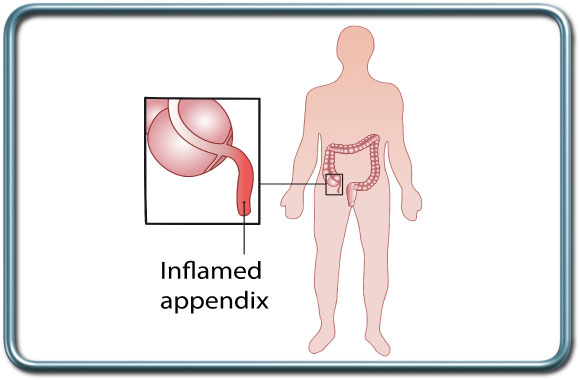
הניתוח- הניתוח יכול להעשות בגישה פתוחה (חתך בבטן התחתונה הימנית) או בגישה לפרוסקופית (שימוש בציוד כירורגי ומצלמה המוחדרים דרך מספר חתכים בטניים קטנים). הגישה המועדפת ברוב המקרים היא הלפרוסקופית.
הרדמה- כללית. אמצעי הניטור נקבעים לפי מחלות הרקע ומצב החולה.
מנח- supine (על הגב). במהלך ניתוח לפרוסקופי מנח טרנדלנבורג (ראש נמוך מהרגליים) והטיה שמאלה, לחשיפה טובה יותר של התוספתן.
טיפול בכאב בתר ניתוחי (פוסטאופרטיבי)- לרוב טיפול בשילוב משככי כאבים נרקוטים ושאינם נרקוטים לפי הצורך. קרא/י עוד על שליטה בכאב בתר ניתוחי.
סיבוכים- זיהום (דליפה של תוכן מעי גס לחלל הבטן או זיהום ממקור חיצוני), דימום, פגיעה באיברים סמוכים (מעי, כלי דם),
סיבוכי לפרוסקופיה .
סיבוכי המנח וסיבוכי הרדמה כללית.
מעי גס וחלחולת (רקטום)
Right colectomy/ left colectomy/ sub total colectomy/ total colectomy
Anterior resection/ low anterior resection
התוויות לניתוחים של המעי הגס והחלחולת כוללים גידולים סרטניים, מחלת מעי דלקתית כרונית (IBD- inflammatory bowel diisease), מחלה דיוורטיקולרית (Diverticulosis), קוליטיס איסכמית (Ischemic colitis), נקב או פגיעה יאטרוגנית (כתוצאה מפעולה רפואית כדוגמת קולונוסקופיה), תסביב מעי (volvulus).
ניתוחי המעי הגס כוללים לרוב כריתה של חלק או כל המעי הגס והשקה של קצות המעי הנותרים או פיום המעי (יצירת פתח בדופן הבטן אליו מחובר קצה/לולאה/שני קצוות של המעי).
אספקת הדם וחמצון המעי הם בעלי השפעה על הצלחת הניתוח והשקת קצות המעי. גורמים הפוגמים באספקת הדם והחמצן למעי כוללים עישון, טרשת עורקים, אי ספיקת לב, אנמיה, חסר נוזלים, לחץ תוך בטני והלחץ בחלל המעי, השפעות חומרי ההרדמה וטכניקות ההרדמה (למשל הרדמה אזורית) וכן מצבים נלווים כגון זיהום או דימום.
ההערכה הקדם ניתוחית תכלול הערכת נוכחות של אנמיה (חסר המוגלובין), מחלות לב, הפרעות אלקטרוליטים, רמת אלבומין נמוכה ואבדן משקל שיכולים להעיד על מצב תזונתי לקוי. חולים רבים המגיעים לניתוח לכריתת גידול סרטני במעי הגס הם מבוגרים. יש לציין שהגיל ה"ביולוגי" חשוב מהגיל הכרונולוגי ואחד המדדים החשובים ביותר הינו מידת הסבילות למאמצים.
ישנה שאיפה להביא את החולה לניתוח במצב האופטימלי תוך הבנה שמדובר בניתוח שאינו אלקטיבי לחלוטין שכן מדובר בגידול סרטני.
ניתוח של המעי הגס, כמו כל ניתוח כרוך בתגובת דחק (תגובת הסטרס הניתוחי). תגובה זו היא תגובה צפויה של הגוף אך יש לה השלכות הכוללות תשישות, הפרעה בתפקוד המעי, עיכוב בריפוי פצע הניתוח, הופעת זיהומים ומועדות לגרורות.
תגובת הדחק מושפעת מגורמים רבים ובינהם מצב הרקע של החולה, סוג ההרדמה ואופן השימוש בחומרי ההרדמה, הטיפול התרופתי של החולה, היות הניתוח דחוף או אלקטיבי, ניתוח פתוח לעומת לפרוסקופי ועוד.
מספר טכניקות לצמצם את תגובת הדחק כוללות קיצור תקופת הצום סביב הניתוח, תמיכה תזונתית ושליטה ברמת הגלוקוז, עדיפות לניתוח לפרוסקופי במידת האפשר, והרדמה אפידורלית בנוסף להרדמה כללית.
הטיפול ההרדמתי התוך ניתוחי יתמקד בהפחתת תגובת הדחק, שימור זרימת הדם הסיסטמית וזרימת הדם ספציפית למעי הגס, טיפול זהיר בנוזלים ואלקטרוליטים (מיעוט יחסי של מתן נוזלים נמצא יעיל בשיפור תוצאי הניתוח אל מול מתן ליברלי של נוזלים), שיכוך כאב מולטי-מודלי (באמצעות מגוון שיטות, כולל הרדמה אזורית, מקומית, ומגוון תרופות הפועלות במנגנונים שונים לשיכוך כאב), מתן חומרים נוגדי בחילות והקאות ושימור חום הגוף של החולה (חום גוף תקין בתום הניתוח נמצא כמונע סיבוכים לבביים וקרישתיים, צמצום תגובת הדחק ומניעת דיכוי התפקוד החיסוני).
הרדמה- כללית. שילוב הרדמה אפידורלית מומלץ בניתוחים פתוחים. בניתוח לפרוסקופי ניתן לשקול שילוב הרדמה אפידורלית בחולים עם הפרעה ריאתית. זאת על מנת להמנע מחומרים נרקוטים משככי כאב שפוגעים בדחף הנשימתי. בניתוחים נמוכים של החלחולת (רקטום, low anterior resection) ניתן לבצע את הניתוח תחת הרדמה אזורית בלבד (למשל שילוב הרדמה ספינלית ואפידורלית) אם כי שיטה זו לא נפוצה.
אמצעי הניטור במהלך ההרדמה יגזרו ממחלות הרקע ומצבו הרפואי של החולה ונרחבות הניתוח. לעיתים קרובות, מעבר לאמצעי הניטור הבסיסיים יוחדר קטטר עורקי פריפרי לניטור המשכי של לחץ הדם ולקיחת בדיקות דם חוזרות במהלך הניתוח ובהתאוששות.
מנח החולה- supine (על הגב). על פי סוג הכריתה יתכן צורך בהטיית הגוף לצדדים (tilt) או תנוחת ראש למעלה או למטה (trendelenburg/antitrendelenburg).
שיכוך כאב בתר ניתוחי (פוסטאופרטיבי)- מבוסס על הרדמה אפידורלית, או PCA (patient controlled analgesia) ו/או משלב חומרים משככי כאב נרקוטים ושאינם נרקוטים על פי הצורך. קרא/י עוד על שיכוך כאב לאחר ניתוח.
סיבוכים- סיבוכי הניתוח כוללים פגיעה באיברים סמוכים (שלפוחית השתן, השופכנים, הכליות, הטחול, כבד, סרעפת וכו'), פגיעה בכלי דם ודימום, זיהום פצע הניתוח או חלל הבטן, דלף של תוכן מעי מההשקה וזיהום בטני, איחוי לקוי של הפצע הניתוח, התפתחות בקע דרך פצע הניתוח.
סיבוכי לפרוסקופיה במידה והניתוח נעשה בגישה זו.
בנוסף לכך- יתכנו סיבוכי המנח,סיבוכי הרדמה כללית וסיבוכי הרדמה אזורית.
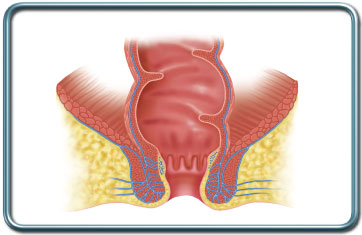
פי הטבעת והאיזור הפריאנאלי
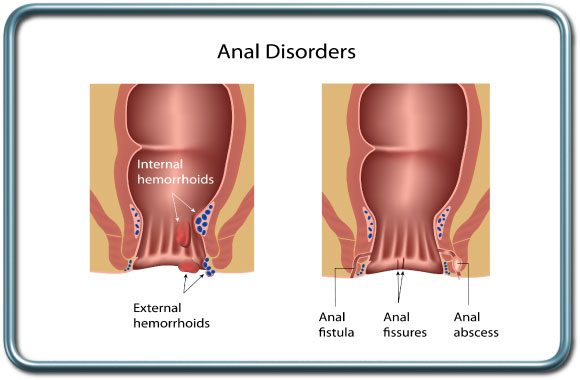
ניקוז מורסה (אבצס) פריאנאלית-Perianal abscess Incision and drainage
מורסה פריאנאלית הינה חלל מזוהם המכיל מוגלה. הטיפול במצב זה הוא כירורגי.
הניתוח: חתך בעור על פני המורסה, ניקוז המורסה והשארתה פתוחה לניקוז.
הרדמה: הרדמה כללית או אזורית (ספינלית- "saddle block") בהתאם למצב החולה ומחלות הרקע שלו.
מנח- ליתוטומיה – Lithotomy
טיפול בכאב בתר ניתוחי- חומרים משככי כאב נרקוטים ושאינם נרקוטים לפי הצורך.
סיבוכים- התפשטות הזיהום, דימום, פגיעה במבנים סמוכים (רקטום, פי הטבעת).
סיבוכי המנח, סיבוכי הרדמה כללית אואזורית .
תיקון פיסורה אנאלית (anal fissure)
פיסורה אנאלית הינה חתך/חריץ לא תקין בתעלה האנאלית. הבעיה מתבטאת בדימום בניגוב לאחר הטלת צואה ובכאבים. הטיפול מורכב ממרככי צואה, חומרים המרפים את שרירי פי הטבעת ושינויים תזונתיים ובמקרים מסויימים בהם נכשל הטיפול השמרני נדרש טיפול כירורגי.
הניתוח: Lateral sphinchterotomy- חתך מבוקר שנעשה בסוגר האנאלי הפנימי, מה שמפחית את מתח הסוגר האנאלי ומאפשר השבת זרימת הדם התקינה לסוגר האנאלי וריפוי הפיסורה.
הרדמה: הרדמה כללית או אזורית (ספינלית- "saddle block") בהתאם למצב החולה ומחלות הרקע שלו.
מנח- ליתוטומיה – Lithotomy
טיפול בכאב פוסטאופרטיבי- חומרים משככי כאב נרקוטים ושאינם נרקוטים לפי הצורך.
סיבוכים- incontinence- בריחת גזים/צואה, בד"כ לזמן מוגבל.
סיבוכי המנח, סיבוכי הרדמה כללית אואזורית .
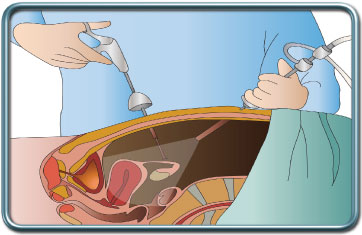
סיבוכי ניתוחים לפרוסקופים
ניתוחים לפרוסקופים מבוצעים ע"י ניפוח חלל הבטן באמצעות גז (פחמן דו חמצני) והחדרת מצלמה וכלים כירורגים דרך מספר חתכים קטנים בדופן הבטן. הגישה הלפרוסקופית נפוצה כיום למגוון רחב של ניתוחים בכירורגיה כללית, אורולוגיה וגניקולוגיה. גישה זו כרוכה בהתאוששות מהירה יותר, פחות כאב, פחות סיבוכים נשימתיים בתר ניתוחיים, והפחתת תגובת הסטרס ההורמונלית.
אולם, הגישה הלפרוסקופית היא בעלת השפעות פיזיולוגיות משמעותיות בעלות השלכות על עבודת המרדים.
השפעות המודינמיות
עליה בלחץ הבטני עלולה להפריע לחזרת הדם מהגפיים התחתונות והבטן אל הלב ולפגוע בכך בתפוקת הלב ולחץ הדם. העליה בלחץ מעלה גם את תנגודת כלי הדם לפליטת דם ע"י הלב.
כמו כן, ניפוח הבטן גורם לגירוי מכאיב ולשחרור הורמונים היוצרים עליה בקצב הלב ולחץ הדם.
שינויים במנח הנדרשים במהלך ניתוחים לפרוסקופים משפיעים גם הם על תפקוד הלב וכלי הדם. שינויים אלה עלולים להיות בעיתיים בחולים מסויימים (למשל חולי לב) ויש להתאים את צורת ההרדמה והתערבויות אחרות בהתאם.
השפעות נשימתיות
העליה בלחץ הבטני משפיעות על הפרמטרים ההנשמתיים ולעיתים מקשה על הנשמת החולה. במקרים קיצוניים יש צורך להפחית את לחץ הניפוח (מה שמצמצם את שדה הראיה של המנתח) או לעבור לניתוח בגישה פתוחה.
חלק מהפחמן הדו חמצני המשמש לניפוח הבטן נספג בדם ומעלה את ריכוז הפחמן הדו חמצני בדם. עליה זו עלולה להוביל לשינוי מאזן החומצה-בסיס בדם, שינוי ברמות אלקטרוליטים בדם, ומצריכים התערבות מצד המרדים במעקב ובהתאמת הפרמטרים ההנשמתיים.
תסחיף פחמן דו חמצני
לעיתים החדרת הגז נעשית לתוך כלי דם, דבר שיוצר תסחיף מסכן חיים. המרדים יתמוך בחולה באמצעות חומרים המשפרים את תפקוד הלב, כלי הדם ויבצע תמרונים להפחתת ספיגת הגז וזירוז פינויו מהדם.
חזה אויר (פנימוטורקס או קפנוטורקס), פנימופריקרדיום, פנימומדיאסטינום
פחמן דו חמצני המנופח בבטן עלול לעיתים לדלוף למבנים בחזה (החלל הפלאורלי-המקיף את הריאה, הפריקרדיאלי-המקיף את הלב, המדיאסטינלי) וליצור סיבוכים המודינמים ונשימתיים שיכולים להיות מסכני חיים. זיהוי מקרים אלה מצריכים ערנות של המרדים ותגובה מהירה.
ניתוחים לפרוסקופים של מבני הבטן העליונה עלולים לפגוע במעטפת הריאה וליצור חזה אויר כתוצאה מדלף אויר נשאף מהריאה.
אמפיזמה תת עורית של פחמן דו חמצני
ניפוח פחמן דו חמצני מחוץ לחלל הצפק (החלל הבטני) עלול להוביל להופעת בועיות פחמן דו חמצני עוריות בחזה ועד הצוואר. תופעה זו מלווה בעליה משמעותית ברמת הפחמן הדו חמצני בדם. בד"כ התופעה חולפת במהרה אך לעיתים מצריכה הפסקת הפרוצדורה.
כאב כתף
ניפוח הגז במהלך ניתוח לפרוסקופי מוביל לגירוי הסרעפת כך שיתכן כאב עמום בכתף לאחר הניתוח.